DOI: 10.26430/CHUNGARICA.2020.50.3.187
$Np]LUDWpQpUNH]HWWDV]HUNHV]WĘVpJEHpQNHUOWHOIRJDGiVUD
Pacemaker/ICD-infekció: fókuszban a prevenció
Benák Attila, Sághy László
SZTE ÁOK, II. sz. Belgyógyászati Klinika és Kardiológiai Központ, Szeged Levelezési cím:
Dr. Benák Attila, e-mail: benakattila@gmail.com
$SDFHPDNHUpV,&'LQIHNFLyNIRNR]DWRVDQHPHONHGĘLQFLGHQFLiMDPLDWWHJ\UHQDJ\REE¿J\HOHPIRUGtWyGLNDSULPHU SUHYHQFLyUDLOOHWYHD]DOWHUQDWtYWUDQV]YpQiVHOHNWUyGDQpONOLUHQGV]HUHNUH$]LQIHNFLyPHJHOĘ]pVHNRPSOH[W|EE V]LQWĦ IRO\DPDW DPHO\ VRUiQ D EHWHJKH] HV]N|]K|] pV SURFHG~UiKR] N|WKHWĘ IDNWRURNDW LV ¿J\HOHPEH NHOO YHQQL -HOHQ|VV]HIRJODOyN|]OHPpQ\FpOMDDOHKHWVpJHVPHJHOĘ]pVLJ\DNRUODWRNQDNDU|YLGUpV]OHWH]pVHDPHO\PDJiEDIRJ- ODOMDW|EEHNN|]|WWDSHULRSHUDWtYDQWLNRDJXOiQVpVDQWLELRWLNXPWHUiSLiWPĦWpWWHFKQLNDLWpQ\H]ĘNHWDQWLEDNWHULiOLVWDVDN használatára vonatkozó evidenciákat, illetve rövid kitekintést ad a transzvénás elektróda extrakción átesett betegek UHLQIHNFLyMiQDNPHJHOĘ]pVpUH$]N|]OHPpQ\DODSMiWDN|]HOP~OWEDQPHJMHOHQWEHOWHWKHWĘNDUGLiOLVHOHNWURPRVHV]N|- zök infekciójának prevenciójával, diagnózisával és kezelésével foglalkozó EHRA nemzetközi konszenzus dokumentum adja.
3DFHPDNHU,&'LQIHFWLRQIRFXVLQJRQWKHSUHYHQWLRQ
The gradually increasing number of pacemaker and ICD infection requires more focus on primary prevention and alternative systems such as the leadless pacemakers and the subcutaneous ICDs. Infection prevention is a complex, multi-level process, which desires acknowledgments of the patient-, device- and periprocedural factors.
The current review is aiming to provide an overview of the possible strategies of infection prevention, such as the perioperative anticoagulant and antibiotic therapy, surgical techniques, usage of the antibacterial envelope, and the prevention of reinfection after successful transvenous lead removal. The review is based on the recently published EHRA international consensus document on how to prevent, diagnose, and treat cardiac implantable electronic device infections.
SDFHPDNHUGH¿EULOODWRULQIHFWLRQSUHYHQWLRQDQWLEDFWHULDOHQYHORSH .H\ZRUGV
SDFHPDNHUGH¿EULOOiWRULQIHNFLySUHYHQFLyDQWLEDNWHULiOLVWDVDN .XOFVV]DYDN
Bevezetés
A pacemaker (PM), illetve implantábilis kardioverter- GHILEULOOiWRURN ,&' IHUWĘ]pVH D] HJ\LN OHJYHV]pO\H- sebb komplikáció, amivel ezen eszközök implantáció- MiWN|YHWĘHQV]iPROQLNHOO-HOHQWĘVPRUWDOLWiVDPHOOHWW komoly kihívást jelentenek az egészségügyi ellátórend- V]HUQHN XJ\DQLV KRVV]DV NRPSOH[ NH]HOpVW LJpQ\OĘ kórházi bennfekvéssel járhatnak. Számuk nagyjából a kétezres évek közepe óta fokozatosan emelkedik. A so- káig viszonylag stagnáló 1,5% körüli arány jelenleg már
egyes nagy esetszámú vizsgálatokban meghaladja a RW(QQHNIĘRNDKRJ\HJ\UHW|EENRPRUELGLWiV- VDO UHQGHONH]Ę EHWHJHN N|UpEHQ W|UWpQLN HJ\UH NRPS- lexebb eszközök implantációja. Tekintettel az egyre QDJ\REE MHOHQWĘVpJĦ SUREOpPiUD W|EE PXOWLFHQWULNXV vizsgálat folyt a primer prevenció témakörében, amely- nek eredményei az utóbbi években kerültek nyilvános- ságra. Ezen összefoglaló közlemény alapját a nemré- giben megjelent EHRA-konszenzus dokumentum adja, amely – többek között – kiterjedten foglalkozik a PM/
,&'LQIHNFLyNPHJHOĘ]pVpYHO
Infekcióprevenció
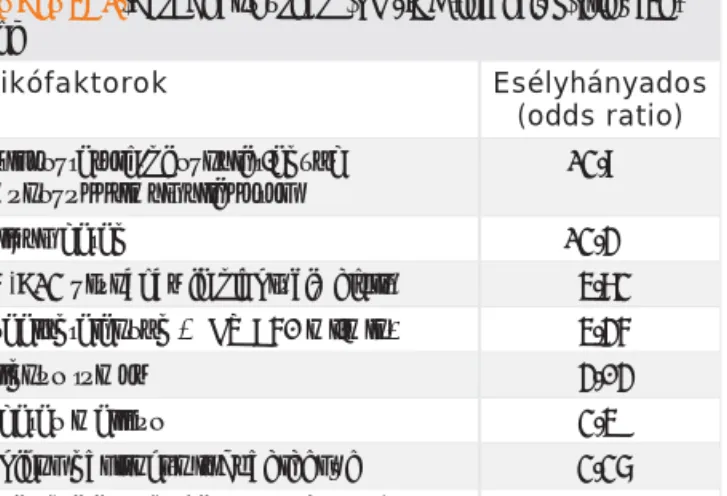
$] 30,&'LQIHNFLyN HUHGPpQ\HV PHJHOĘ]pVH NRPS- OH[ W|EEWpQ\H]ĘV IRO\DPDW $ EHWHJKH] N|WKHWĘ WpQ\H- ]ĘNHW D] WiEOi]DW mutatja, ezeket befolyásolni csak korlátozottan lehet. A közvetlen preprocedurális láz HJ\pUWHOPĦHQ HPHOL D NpVĘEEL IHUWĘ]pVHV V]|YĘGPpQ\
HOĘIRUGXOiViWtJ\LO\HQHVHWEHQDPĦWpWKDODV]WiVDIHO- tétlenül indokolt. A procedúrához kapcsolható faktorok WiEOi]DWPiUDPyGRVtWKDWyWpQ\H]ĘNN|]pWDUWR]QDN ezek magukba foglalják az implantációs indikáció helyes megválasztását, a perioperatív antikoaguláns kezelési VWUDWpJLiW D EHWHJ PĦWpWL HOĘNpV]tWpVpW SUHYHQWtY DQWL- ELRWLNXV NH]HOpVW PĦWpWWHFKQLNDL WpQ\H]ĘNHW PHJIHOHOĘ VHENH]HOpVWLOOHWYHDNRUiEELIHUWĘ]pVPLDWWUHLPSODQWiOW új eszközök „másodlagos” infekció prevencióját is.
,QGLNiFLyKHO\HVPHJYiODV]WiVD
(J\V]HUĦHQIRJDOPD]YDÄD]D]HV]N|]DPLQHPNHUOW EHOWHWpVUH QHP LV OHV] IHUWĘ]|WW´ 0L VHP V]HPOpOWHWL jobban ennek fontosságát, miszerint az infekció miatt eltávolított PM/ICD-rendszerek egyharmadában (egyes vizsgálatokban akár 52%-ban) definitív indikáció hiá- nyában nem volt szükség az eszköz reimplantációjá- UD$OHJLQNiEEpULQWHWWHND]HOVĘGOHJHVPHJHOĘ]pV FpOMiEyO MDYDVROW ,&'N DPHO\HN V]pOHV N|UĦ DONDOPD- ]iVD HJ\UH LQNiEE PHJNpUGĘMHOH]ĘGLN EL]RQ\RV EHWHJ populációkban, ahol – az inszufficiens rizikóbecslés következtében – az ICD-implantációtól várható haszon
|VV]HPpUKHWĘD]LPSODQWiFLyYDOMiUyDNXWpVKRVV]DEE távú komplikációkkal. Ezen esetekben szimplán az ajánlásokhoz való szoros ragaszkodás nem feltétlenül a legjobb stratégia, kiemelten fontos a betegek részle- WHVWiMpNR]WDWiViQDODSXOyG|QWpVDPHO\YpJVĘVRURQ a betegek kezében van.
3HULRSHUDWtYDQWLNRDJXOiQVpV antitrombotikus terápia
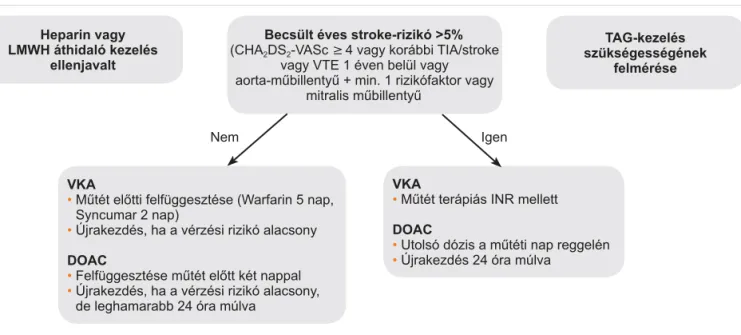
A perioperatív antikoagulálás helyes menedzsmentjé- QHNFpOMDDPĦWpWDODWWLLOOHWYHSRV]WRSHUDWtYYpU]pVHV
V]|YĘGPpQ\HN PLQLPDOL]iOiVD $ NOLQLNDLODJ V]LJQLIL- káns haematoma kialakulása majd hétszeres infekció UL]LNyWMHOHQWtJ\HQQHNPHJHOĘ]pVHNLHPHOWHQIRQ- WRV D NpVĘEEL IHUWĘ]pVHN PHJHOĘ]pVpEHQ $]RQ EH- tegeknél, ahol a becsült éves stroke-rizikó 5% alatti (CHA2DS2-VASc Score <4, vénás tromboembólia >12 KyQDSMDDRUWDPĦELOOHQW\ĦHJ\pEVWURNHUL]LNyKLiQ\i- EDQDSHULRSHUDWtYLGĘV]DNUDD]DQWLNRDJXOiQVWHUiSLD felfüggesztése javasolt. Ahol a magas stroke-rizikó ezt QHP WHV]L OHKHWĘYp RWW D] RUiOLV DQWLNRDJXOiQV WHUi- pia folytatása indokolt. Ezen ajánlásnak az alapját a BRUISE CONTROL-vizsgálat adja, amelyben a hepa- rináthidaló kezelést hasonlították össze a terápiás INR mellett végzett operációkkal (7). Míg az utóbbi csoport- ban klinikailag szignifikáns haematoma 3,5%-ban for- GXOWHOĘDGGLJDKHSDULQiWKLGDOiVQiOEDQ(QQHN HJ\LNPDJ\DUi]DWDOHKHWDV]HU]ĘNiOWDOÄDQWLNRDJXOiQV stressz-tesztnek” nevezett koncepció, amely szerint a IRO\DPDWRV DQWLNRDJXOiOiV PHOOHWW YpJ]HWW PĦWpW DODWW PLQGHQ MHOHQWĘV YpU]pV HOOiWKDWy PtJ KHSDULQiWKLGD- OiVQiO H]HN ÄUHMWYH´ PDUDGKDWQDN pV D NpVĘEEL WHUiSL- iV KHSDULQGy]LV PHOOHWW MHOHQWĘV PpUHWĦ KDHPDWRPiW okozhatnak. A BRUISE CONTROL-2 a folyamatos, il- OHWYHDSHULRSHUDWtYLGĘV]DNUDPHJV]DNtWRWWGLUHNWRUiOLV antikoaguláns (DOAC) kezelést vizsgálta (8). Mindkét csoportban hasonlóan alacsony (2,1% vs. 2,1%) volt a posztoperatív haematoma kialakulása, így a klinikai kö- rülmények függvényében mindkét stratégia elfogadható választás.
Az antitrombotikus terápia vonatkozásában leginkább YHV]pO\H]WHWHWWHN D NHWWĘV DJJUHJiFLyJiWOiV '$37 alatt álló betegek, akiknél a haematoma kialakulásának HVpO\H IHOHWWL .LHPHOWHQ IRQWRV WHKiW ± IĘOHJ elektív beavatkozások esetén – hogy a feleslegesen, QHP DMiQOiVV]HUĦHQ '$37NH]HOpVEHQ UpV]HVOĘNQpO DPĦWpWHOĘWWOHJDOiEE|WQDSSDOD]HJ\LNDJJUHJiFLy- gátló elhagyásra kerüljön.
$ YpU]pVHV UL]LNyW D] HOĘEE HPOtWHWWHNHQ IHOO HJ\pE EHWHJKH] LOOHWYH SURFHGXUiKR] N|WKHWĘ WpQ\H]ĘN LV Q|YHOLN (]HN N|]O NLHPHOHQGĘ D V]LV]WROpV V]tY elégtelenség, illetve a defibrillátor beültetése, amely HVHWHNEHQIRNR]RWWDKDHPDWRPDNpS]ĘGpVHVpO\HIJ- JHWOHQO D PHJOpYĘ DQWLNRDJXOiQV NH]HOpVWĘO gVV]HV- 1. TÁBLÁZAT. Beteghez köthető PM/ICD-infekciós rizikófak-
torok
Rizikófaktorok Esélyhányados
(odds ratio) Kortikoszteroid-használat/egyéb
immunszupprimált állapotok
13,9
Dializált beteg 13,4
/i]yUiYDOD]LPSODQWiFLyHOĘWW 5,83 Veseelégtelenség (GFR <60 ml/min) 5,46
Malignus tumor 4,04
Diabetes mellitus 3,5
.UyQLNXVREVWUXNWtYWGĘEHWHJVpJ 3,37 Szívelégtelenség (NYHA III–IV. stádium) 2,57
.RUiEEL30,&'IHUWĘ]pV N.A.
2. TÁBLÁZAT. Periprocedurális infekciórizikót csökkentő eljárások
0HJJ\Ę]ĘGQLD]LQGLNiFLyKHO\WiOOyViJiUyO
Aktív infekció, láz esetén a beavatkozás halasztása Minimalizálni a perifériás/centrális vénás kanülök számát +DHPDWRPDNpS]ĘGpVHVpO\pQHNFV|NNHQWpVHOGiEUD) Tapasztalt operátor és asszisztencia
$QWLELRWLNXPSUR¿OD[LV
0ĦWpWLWHUOHWHOĘNpV]tWpVHNOyUKH[LGLQDONRKROODO Antibakteriális tasak magas rizikójú betegekben Korai reintervenció kerülése
ségében tehát elmondható, hogy a perioperatív anti- koaguláns kezelés egy komplex, individualizált döntés, amely kapcsán a tromboembóliás és a vérzéses rizikó összevetésével kell meghatározni a beteg számára leg- ideálisabb stratégiát.
A kialakult haematoma punkciója az infekció kialaku- lását tovább fokozhatja, így ennek elvégzése szigorú- an ellenjavallt. A zsebrevízió és haematoma-evakuáció FVDN LJHQ LQGRNROW HVHWEHQ IHV]OĘ IiMGDOPDV LOOHWYH IHQ\HJHWĘ GHKLV]FHQFLD MDYDVROW 0LQGH]HN DODS- ján a javasolt perioperatív kezelési stratégiát az iEUD foglalja össze.
Preventív antibiotikus kezelés
0iUD PiU V]pOHV N|UEHQ HOIRJDGRWW PyGV]HU D PĦ- WpW HOĘWWL DQWLELRWLNXV $% SURILOD[LV DPHO\QHN DODSMiW a 2008-ban publikált randomizált, kontrollált vizsgálat DGMD (EEHQ D NHWWĘV YDN YL]VJiODWEDQ D SUHRSH- ratív cefazolinkezelés szignifikánsan csökkentette mind a zsebre lokalizálódó, mind pedig a szisztémás infek- ciókat. Az antibiotikumkezelés lényege, hogy a met- V]pV SLOODQDWiEDQ PHJIHOHOĘ V]|YHWL NRQFHQWUiFLyEDQ legyen jelen, így helyes gyakorlat szerint az AB be- adásának ideje iv. cefazolin esetén 60 perccel, míg iv.
YDQFRP\FLQHVHWpEHQSHGLJSHUFFHODEĘUPHWV]pV HOĘWW W|UWpQLN $ SUHRSHUDWtY NH]HOpVVHO HOOHQWpWEHQ D]
LQWUD LOOHWYH SRV]WRSHUDWtY $%SURILOD[LV HUĘVHQ PHJ- NpUGĘMHOH]KHWĘ $ 3$',7YL]VJiODW D NRQYHQFLRQiOLV kezelést hasonlította össze az inkrementális AB-keze- léssel, amely magában foglalta a preoperatív cefazolin és vancomycin adását, intraoperatív bacitracinos zseb- öblítést, illetve posztoperatív orális cefalosporin adását.
A két csoport között infekció tekintetében nem sikerült statisztikailag szignifikáns különbséget kimutatni (kont- rollcsoport 1,03% vs. inkrementális csoport 0,78%), így
HJ\HOĘUH HUĘV HYLGHQFLD QHP WiPDV]WMD DOi H]HQ SUH- ventív eljárások hatékonyságát. Ezzel ellentétben a felszívódó, antibakteriális tasak (TYRX, Medtronic) ha- WpNRQ\ViJiW±V]iPRVUHWURVSHNWtYYL]VJiODWRWN|YHWĘ- en – egy közelmúltban publikált randomizált kontrollált vizsgálattal (WRAP-IT) is sikerült alátámasztani (11).
(]HQIHOV]tYyGySROLPHUEĘONpV]OWWDVDND30,&'LQ- IHNFLyNpUWIHOHOĘVEDNWpULXPRNV]pOHVVSHNWUXPiWOHIH- GĘ PRQRF\FOLQW pV ULIDPSLFLQW WDUWDOPD] DPHO\HNQHN egyenletes koncentrációját biztosítja a generátorzseb- ben egy héten keresztül. Infekció szempontjából maga- sabb rizikójú beavatkozásnak számít a generátorcsere, ]VHEUHYt]Ly,&'YDJ\ELYHQWULFXODULVHV]N|]UHW|UWpQĘ upgrade, illetve de novo reszinkronizációs defibrillá- tor-implantáció. Ezen beavatkozások után az antibak- teriális tasak használata közel felére csökkentette a 30,&'IHUWĘ]pV HOĘIRUGXOiViW YV $PL PLQGNpW HOĘEE HPOtWHWW YL]VJiODWEyO V]HPEHWĦQĘ KRJ\
a kontrollcsoportban jóval alacsonyabb volt az infekció HOĘIRUGXOiVDPLQWDEHYH]HWĘEHQHPOtWHWWQDJ\UHJLV]- WHUHNDODSMiQYiUQLOHKHWHWWYROQD(]IHOWHKHWĘHQD]]DO a jelenséggel magyarázható, hogy a vizsgálatba bevont betegnél sokkal szigorúbban betartották az egyébként is használatos infekciókontroll-stratégiákat. Ez arra a fontos tényre hívja fel a figyelmet, hogy pusztán a kon- vencionális eljárások szigorú betartásával majd felére OHKHWQHFV|NNHQWHQLDIHUWĘ]pVHNLQFLGHQFLiMiW
0ĬWpWWHFKQLNDLWpQ\H]ĞN
Az aszepszis és antiszepszis technikák szigorú be- tartása minden invazív beavatkozásnál, így PM- és ICD-implantációk esetében is elengedhetetlen. Sebé- szi, illetve centrális vénás és artériás kanülök eseté- EHQ D EĘU NOyUKH[LGLQDONRKROODO W|UWpQĘ DQWLV]HSWLNXV HOĘNpV]tWpVHXWiQNHYHVHEEIHUWĘ]pVWpV]OHOWHNPLQWD
+HSDULQYDJ\
/0:+iWKLGDOyNH]HOpV HOOHQMDYDOW
9.$
• 0ĦWpWHOĘWWLIHOIJJHV]WpVH:DUIDULQQDS Syncumar 2 nap)
• Újrakezdés, ha a vérzési rizikó alacsony '2$&
• )HOIJJHV]WpVHPĦWpWHOĘWWNpWQDSSDO
• Újrakezdés, ha a vérzési rizikó alacsony, de leghamarabb 24 óra múlva
9.$• 0ĦWpWWHUiSLiV,15PHOOHWW
'2$&
• 8WROVyGy]LVDPĦWpWLQDSUHJJHOpQ
• Újrakezdés 24 óra múlva
7$*NH]HOpV V]NVpJHVVpJpQHN
IHOPpUpVH
%HFVOWpYHVVWURNHUL]LNy!
(CHA2DS2-VASc ³ 4 vagy korábbi TIA/stroke vagy VTE 1 éven belül vagy DRUWDPĦELOOHQW\ĦPLQUL]LNyIDNWRUYDJ\
PLWUDOLVPĦELOOHQW\Ħ
Nem Igen
1. ÁBRA. Antikoaguláns kezelési stratégia a pacemaker/defibrillátor-implantációk perioperatív időszakára. DOAC: direkt orális antikoaguláns; LMWH: alacsony molekulatömegű heparin; TAG: trombocitaaggregáció-gátló; VKA: K-vitamin-antagonista;
VTE: vénás tromboembólia
povidin-jodid esetében (12). Ugyan hasonló tanulmány PM/ICD-implantációk esetében mindezidáig nem tör- WpQWGHHOĘEELHUHGPpQ\HNDODSMiQD](+5$NRQV]HQ- ]XVGRNXPHQWXPDNOyUKH[LGLQQHOW|UWpQĘHOĘNpV]tWpVW javasolja. A generátor körül kialakult kapszula eltávolí- WiVDDNpVĘEELYpU]pVHVNRPSOLNiFLyNDWQ|YHOKHWLtJ\
HQQHNUXWLQV]HUĦDONDOPD]iVDQHPMDYDVROW$PiUNR- rábban említett antibiotikus és antiszeptikus zsebirrigá- ció hasznát a PADIT-vizsgálat nem igazolta, így ezek klinikai gyakorlata szintén nem ajánlott.
Fertőzött rendszer eltávolítása utáni
„másodlagos” prevenció
$IHUWĘ]|WW30,&'UHQGV]HUNRPSOHWWHOWiYROtWiViWN|- YHWĘHQ D UHLPSODQWiFLy V]NVpJHVVpJpQHN DODSRV HO- bírálása elengedhetetlen. Mint már korábban említésre NHUOWD]HVHWHNN|]HOIHOpEHQHONHUOKHWĘYROWDUHRSH- ráció. Ennek lehetséges okai: az indikáció jelen ismere- WHLQNV]HULQWPiUPHJNpUGĘMHOH]KHWĘpUYpQ\pWYHV]WHWWH YDJ\DNiUPiUDNH]GHWHNWĘOIRJDVHPYROWKHO\WiOOy,V- mert tény, hogy a sikeres transzvénás vagy sebészi ext- rakción és reimplantáción átesett betegek körében ma- gasabb a reinfekciós arány, amely magyarázható a már NRUiEEDQLVPHJOpYĘSUHGLV]SRQiOyWiUVEHWHJVpJHNNHO H[WUDNFLyW N|YHWĘHQ pV]OHOKHWĘ UHPQDQWRNNDO ÄJKRVW´
ok), illetve a reimplantáció és/vagy a poszt operatív an- tibiotikumkezelés idejének helytelen megválasztásával
±8WyEELUDD](+5$NRQV]HQ]XVHJ\pUWHOPĦ~W- mutatás ad, ennek részleteit a iEUD mutatja. A reim- SODQWiFLyLGHMpUHYRQDWNR]yHUĘVHYLGHQFLDQHPiOOUHQ- GHONH]pVUH tJ\ D PHJOpYĘ NRQV]HQ]XV DODSMiQ DNNRU ajánlott elvégezni, ha már lokális és szisztémás infekci- ós jelek nincsenek, illetve a hemokultúrák legalább 72 yUiMD QHJDWtYDN %LOOHQW\ĦQ OpYĘ YHJHWiFLy HVHWpQ OHJ-
alább 14 napot javasolt várni, a pontos reimplantáció LGĘSRQWMDNRPSOH[G|QWpVLIRO\DPDWDPHO\VRUiQILJ\H- lembe kell venni a klinikai, mikrobiológiai és képalkotó vizsgálatok eredményeit. Megfontolandó továbbá, hogy a konvencionális PM/ICD-rendszerek helyett, az utóbbi években egyre nagyobb számban alkalmazott szubku- tán ICD, illetve elektróda nélküli ún. „leadless pacema- NHU´ /30 NHUOM|Q LPSODQWiFLyUD (OĘEEL HJ\pUWHOPĦ HOĘQ\HKRJ\QHPNHUOLGHJHQWHVWDYpUiUDPEDtJ\D potenciálisan magas mortalitású szisztémás infekciók HOĘIRUGXOiVD PLQLPiOLV D ORNiOLV LQIHNFLyN SHGLJ N|Q\- Q\HEEHQPHQHG]VHOKHWĘN$]XWyEELHVHWpEHQD]HGGLJ rendelkezésre álló adatok alapján szisztémás infekció HOĘIRUGXOiVDOpQ\HJHVHQDODFVRQ\DEEDNRQYHQFLRQiOLV rendszerekéhez képest (16). Ennek oka részben, hogy az LPM felülete töredéke a PM/ICD-elektródákhoz ha- sonlítva (~546 mm2 vs. ~3500 mm2), illetve a részle- ges vagy teljes endothelizáció meggátolja a bakteriális ELRILOPNpS]ĘGpVW±
Következtetések
gVV]HIRJODOiVNpQW HOPRQGKDWy KRJ\ D 30,&'IHUWĘ- ]pVHNPHJHOĘ]pVpKH]V]iPRVWpQ\H]ĘILJ\HOHPEHYp- tele szükséges, amelyek pontos és szigorú betartása YH]HWKHW D MHOHQOHJ Q|YHNYĘ LQFLGHQFLD PHJiOOtWiVi- KR] )RQWRV OHQQH D KD]DL J\DNRUODWEDQ UXWLQV]HUĦHQ bevezetni az antibakteriális tasak használatát magas infekciórizikó esetén, valamint válogatott esetekben a V]XENXWiQ,&'pVD]/30HOĘQ\EHQUpV]HVtWpVpWÄSUH- venciós” indikációval.
1\LODWNR]DW
$ V]HU]ĘN NLMHOHQWLN KRJ\ D] |VV]HIRJODOy N|]OHPpQ\
PHJtUiViYDONDSFVRODWEDQQHPiOOIHQQYHONV]HPEHQ
,]ROiOW]VHEIHUWĘ]pV (negatív hemokultúra)
Szisztémás infekció elektróda- vagy ELOOHQW\ĦYHJHWiFLyQpONO
• Posztop. AB-kezelés QDSLJ
• Pozitív tenyésztés esetén célzottan (MSS esetén ÀXFOR[DFLOOLQ
• Orális AB-ra váltás a klinikum függvényében el- IRJDGKDWyHOVĘJHQHUiFLyV cefalosporin)
• Posztop. AB-kezelés KpWLJ
• Negatív posztop. TEE és hemokultúra esetén 2 hét HOHJHQGĘOHKHWKDPHJIHOH- OĘNOLQLNDLMDYXOiVOiWKDWy
• 066HVHWpQÀXFOR[DFLOOLQ DOWHUQDWtYDHOVĘJHQHUiFLyV CSP)
• Posztop. AB-kezelés QDWtYELOOHQW\ĦHVHWpQKpW PĦELOOHQW\ĦHVHWpQKpW
• AB-kezelés a 2015 ESC endocarditis ajánlás alapján Szisztémás infekció elektróda-
pVYDJ\ELOOHQW\ĦYHJHWiFLyYDO (=PM/ICD-endocarditis)
2. ÁBRA. Fertőzött pacemaker/defibrillátorrendszer eltávolítását követő antibiotikumkezelési ajánlás. AB: antibiotikum; CSP:
cefalosporin; ICD: implantábilis kardioverter defibrillátor; MSS: meticillinszenzitív Staphylococcus; PM: pacemaker; TEE: trans- oesophagealis echokardiográfia
SpQ]J\LYDJ\HJ\pEOpQ\HJHV|VV]HWN|]pV|VV]HIpU KHWHWOHQVpJLRNDPHO\EHIRO\iVROKDWMDDN|]OHPpQ\EHQ EHPXWDWRWWHUHGPpQ\HNHWD]DEEyOOHYRQWN|YHWNH]WH téseket vagy azok értelmezését.
,URGDORP
1. Joy PS, et al. Cardiac implantable electronic device infections:
Who is at greatest risk? Heart Rhythm 2017; 14(6): 839–845. DOI:
10.1016/j.hrthm.2017.03.019
2. Blomström-Lundqvist C, et al. European Heart Rhythm Associa- tion (EHRA) international consensus document on how to prevent, diagnose, and treat cardiac implantable electronic device infections- endorsed by the Heart Rhythm Society (HRS), the Asia Pacific Heart Rhythm Society (APHRS), the Latin American Heart Rhythm Socie- ty (LAHRS), International Society for Cardiovascular Infectious Dis- eases (ISCVID), and the European Society of Clinical Microbiology and Infectious Diseases (ESCMID) in collaboration with the Euro- pean Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J 2020. DOI: 10.1093/europace/euz246
3. Klug D, et al. Risk factors related to infections of implanted pace- makers and cardioverter-defibrillators: results of a large prospective study. Circulation 2007; 116(12): 1349–55. DOI: 10.1161/CIRCULA- TIONAHA.106.678664
4. Sohail MR, et al. Risk factor analysis of permanent pacemaker infection. Clin Infect Dis 2007; 45(2): 166–73. DOI: 10.1086/518889 5. Sohail MR, et al. Management and outcome of permanent pace- maker and implantable cardioverter-defibrillator infections. J Am Coll Cardiol 2007; 49(18): 1851–9. DOI: 10.1016/j.jacc.2007.01.072 6. Essebag V, et al. Clinically Significant Pocket Hematoma Increas- es Long-Term Risk of Device Infection: BRUISE CONTROL INFEC- TION Study. J Am Coll Cardiol 2016; 67(11): 1300–8. DOI: 10.1016/j.
jacc.2016.01.009
7. Birnie DH, et al. Pacemaker or defibrillator surgery without inter- ruption of anticoagulation. N Engl J Med 2013; 368(22): 2084–93.
doi: 10.1056/NEJMoa1302946
8. Birnie DH, et al. Continued vs. interrupted direct oral anticoagu- lants at the time of device surgery, in patients with moderate to high risk of arterial thrombo-embolic events (BRUISE CONTROL-2). Eur
Heart J 2018; 39(44): 3973–3979. DOI: 10.1093/eurheartj/ehy413 9. Yang X, et al. The safety and efficacy of antithrombotic therapy in patients undergoing cardiac rhythm device implantation: a meta- analysis. Europace 2015; 17(7): 1076–84. DOI: 10.1093/europace/
euu369
10. de Oliveira JC, et al. Efficacy of antibiotic prophylaxis before the implantation of pacemakers and cardioverter-defibrillators: results of a large, prospective, randomized, double-blinded, placebo-con- trolled trial. Circ Arrhythm Electrophysiol 2009; 2(1): 29–34. DOI:
10.1161/CIRCEP.108.795906
11. Tarakji KG, et al. Antibacterial Envelope to Prevent Cardiac Im- plantable Device Infection. N Engl J Med 2019; 380(20): 1895–1905.
DOI: 10.1056/NEJMoa1901111
12. Mimoz O, et al. Skin antisepsis with chlorhexidine–alcohol ver- sus povidone iodine–alcohol, with and without skin scrubbing, for prevention of intravascular-catheter-related infection (CLEAN): an open-label, multicentre, randomised, controlled, two-by-two facto- rial trial. The Lancet 2015; 386(10008): 2069–2077. DOI: 10.1016/
S0140-6736(15)00244-5
13. Saeed O, et al. Rate of cardiovascular implantable electronic de- vice (CIED) re-extraction after recurrent infection. Pacing Clin Elec- trophysiol 2014; 37(8): 963–8. DOI: 10.1111/pace.12407
14. Chew D, et al. Timing of device reimplantation and reinfection rates following cardiac implantable electronic device infection: a sys- tematic review and meta-analysis. BMJ Open 2019; 9(9): e029537.
DOI: 10.1136/bmjopen-2019-029537
15. Diemberger I, et al. Predictors of long-term survival free from relapses after extraction of infected CIED. Europace 2018; 20(6):
1018–1027. DOI: 10.1093/europace/eux121
16. El-Chami MF, et al. Incidence and outcomes of systemic infec- tions in patients with leadless pacemakers: Data from the Micra IDE study. Pacing Clin Electrophysiol 2019; 42(8): 1105–1110. DOI:
10.1111/pace.13752
17. Vamos M, et al. MICRA Leadless Pacemaker on Autopsy.
JACC Clin Electrophysiol 2016; 2(5): 636–637. DOI: 10.1016/j.ja- cep.2016.02.014
18. Kypta A, et al. Complete encapsulation of a leadless cardiac pacemaker. Clin Res Cardiol 2016; 105(1): 94. DOI: 10.1007/s00392- 015-0929-x