Fej-nyak sebészet
Kopoilyabázisra terjedő gyermekkori
parapharyngealis ganglioneuroma endoszkóppal támogatott transzorális eltávolítása
Pálinkó Dóra d r.1, Rovó László dr.', Ragó Péter dr.2, Bach Ádám dr . 1
'SZTE ÁOK,
Fü l- Orr-Gégészetiés Fej-nyaksebészeti Kl in ik a, Sze g e d;2SZTE ÁOK,
Pa t h o ló g ia i In t é z e t, Sze g e dÖSSZEFOGLALÁS
A neuroblasztikus tu m o ro k közé ta rto z ó ganglioneurom ák pa
rapharyngealis elhelyezkedése igen ritka , az irodalom kevesebb m in t 40 ilyen esetet ta rt számon. A szerzők egy 10 éves lány
gyerm ek koponyaalapra te rje d ő , parapharyngealis ganglioneuro- májának transzorális, endoszkóppal asszisztált eltávolításáról szám olnak be. A z eset kapcsán a szerzők ism e rte tik a diag
nosztikai és terápiás lehetőségeket, a szövettani je llem ző ket, és felhívják a figyelm et a helyes indikációval végzett transzorális eltávolítás előnyeire.
KULCSSZAVAK
ENDOSZKÓP, G ANGLIONEUROM A, GYERMEKKOR, PARAPHARYNGEALIS, TRANSZORÁLIS
Endoscope-assisted transoral removal of a juvenile parapharyngeal ganglioneu
roma spreading to the skull base
SUMMARY
Ganglioneuromas, a special type of neuroblastic tumors, are rarely located in the parapharyngeal space; by far only 40 cases of such have been reported. The authors report the case of a 10-year-old girl, who developed a parapharyngeal ganglioneuroma involving the skull base, that has been successfully removed with atransoral endoscopic procedure. The authors review the diagnostic and therapeutic options, the histological param eters and highlight the advantages of transoral removal based on the right indication.
KEYWORDS
ENDOSCOPIC, GANGLIONEUROMA, JUVENILE, PARAPHARYNGEAL, TRANSORAL
Bevezetés
A ganglioneurom ák a sym pathoadrenalis rendszer jó l differe n
ciált, benignus tum orai, am elyek a fejletlen velőcső szürkeállo
mányából a szim patikus ganglionokba, a m ellékvesevelőbe vagy más helyekre kivándorló sym pathoblastokból jönnek lé tre ( I ). A neuroblasticus tu m o ro k a gyerm ekkori daganatok 6 % -á t teszik ki, és leggyakrabban a has- (65-80% ) vagy a m ellüregben (10% ) alakulnak ki, és mindössze 5 % -u k található a fej-nyak tájé k te rü letén (2). A ganglioneurom ák a szim patikus lánc bárm ely részén jelentkezhetnek, de leggyakrabban a hátsó m ediastinum ra és a retroperitoneum ra lokalizálódnak. Leírtak m ár a középfülben, az orbitában és a bőrben kialakult ganglioneurom ákat is (3). Para- vagy retropharyngealis m egjelenésük igen ritka, a szakirodalom mindössze 3 retropharyngealis és kevesebb m in t 40 parapharyn
gealis ganglioneurom át e m lít meg (4 -6 ). A ganglioneurom ák bár
mely életkorban kialakulhatnak, a leggyakrabban 10 éves korban jelentkeznek, lánygyerm ekekben kissé magasabb incidenciával.
D öntően sporadikus m egjelenésűek, azonban kapcsolódhatnak egyes típusú neurofibrom atosissal, Beckwith-W iedem ann-, D i- George- vagy MEN2B szindrómával és Hirschsprung-betegséggel is (6 -8 ). Jellemző .rájuk az igen lassú, noninvazív növekedés; pa
rapharyngealis elhelyezkedés esetén leggyakrabban dysphagia, dyspnoe, ob stru ktiv alvási apnoe vagy a nyak megnagyobbodása hívja fe l rájuk a figyelm et (2, 6, 9, 10). Ha a ganglioneurom a diagnózisa szövettani m intavétellel igazolt, az egyedüli de finitiv terápia a térim é sebészi eltávolítása ( I I ) .
Levelezési cím Dr. Pálinkó Dóra
6725 Szeged, Tisza Lajos k it. I I I . E-mail: palinkodora@gmall.com
Esetismertetés
A 10 éves lánygyerm eket 2 0 11 novemberében utalták klinikánkra a m esopharynx hátsó és jobb oldali laterális falát bedom borító té rim é m iatt. Fizikális vizsgálattal tö m ö tt tapintatú, im m obilis, ép nyálkahártyával fe d e tt, fájdalm atlan, légzési vagy nyelési pana
szokat nem okozó duzzanat v o lt észlelhető. A gyerm ek teljesen tünetm entesnek bizonyult, anamnézisében rhinitis allergicán és adenotom ián kívül más érdemleges nem szerepelt. A tu m o r fe l
fedezése akcldentálisan, em elkedett ASO tite r (486 U/m l) m ia tt végzett ru tin fül-orr-gégészeti vizsgálat során tö rté n t. A nyaki lágyrész ultrahangvizsgálata a jobb oldalon a parotis és a glandula subm andibularis kö zö tti térben inhomogén echoszerkezetű, hy- povascularisált, éles határú képletet ír t le. A nyaki MRI-vizsgálat szerint a kb. 6 5 x 3 5 x 4 0 mm-es tu m o r a középvonal m ellől, az atlas magasságától, distalisan egészen a mandibulaszárig húzódott.
A daganat behatolt a nagy erek közé, azokat diszlokálta, em e lle tt a garatot is jelentősen deform álta ( /. ábra). Aspirációs citológiai vizsgálat malignitás gyanúját nem ve te tte fel, azonban pontos di
agnózissal nem tu d o tt szolgálni. A radiológiai vélemény, az anam- nézis és a té rim é klinikai megjelenése is az elváltozás benignus vo ltá t valószínűsítette. M éretéből és elhelyezkedéséből adódóan azonban a té rim é m űtéti eltávolítását ta rto ttu k szükségesnek.
A z aspirációs citológia sikertelensége m ia tt pontos diagnózist is kizárólag a posztoperatív szövettani vizsgálattól várhattunk.
A m űtéte t antlbiotikum védelem ben, intratrachealis narkózisban, lógó fejtartásban, tonsillectom iás feltárásból végeztük. A jobb oldali tonsillaágy m ö g ö tt a laterális és a hátsó garatfal határán a tu m o r elődom borodásának m egfelelően, unipoláris elektrom os eszközzel m egközelítőleg 3 cm-es, hosszanti irányú m etszést e j
te ttü n k . A té rim é kiterjedésének m egfelelően a m etszést a lágy szájpadra is k ite rje s z te ttü k a garatívek m egkím élése m e lle tt. A szürkésfehér to kka l k ö rü lve tt tu m o r közvetlenül a nyálkahártya
I. ábra: A parapharyngealisan elhelyezkedő tumor TI-súlyozott MRI-felvétele. A tum or *-gal jelöve a) Axialis sík
b) Coronalis sík
c) Sagittalis sík - a tumor koponyabázisra terjedő részét külön jelöltük (piros ponttal)
átvágása után m ár láthatóvá vá lt (2.a ábra). B ipoláris csipesz
szel vég zett vérzéscsillapítás m e lle tt, ollóval tom pán fe ltá rtu k a tu m o r elülső felszínének jelentős hányadát, majd hú zóö lté
sek behelyezése után a preparálást endoszkópos asszisztencia m e lle tt fo ly ta ttu k (2.b ábra). A m ű té t során 0°, 30° és 45°-os o p tiká jú endoszkópokat használtunk. M ivel az M R I-felvételek tanúsága sze rin t a daganat hátsó-alsó része az a rté ria carotis in te rn a falával kö zve tle n ü l é rin tk e z e tt, így ezen a te rü le te n folyam atos endoszkópos ellenőrzés m e lle tt választottu k el a tu m o rt a környező ké p le te ktő l (3. ábra). A daganat garatfalat b e d o m b o rító , töm egesebb részéhez, vékony összeköttetéssel egy, a koponyaalapra rög zülő , kisebb té rim é is csatla kozo tt, am it húzóöltések behelyezése után szintén tom pán preparálva tá v o líto ttu n k el endoszkópos asszisztencia m ellett. A garatfalon és a lágy szájpadon e jte tt m etszéseket ké t rétegben, csomós
öltésekkel zá rtu k, és a sebvonal megóvása érdekében naso- gastricus tápszondát ve ze ttü nk le (4. ábra).
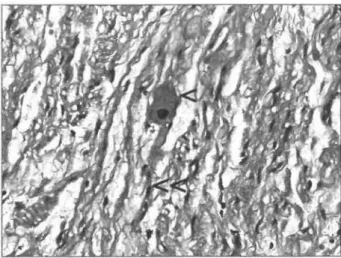
A szövettani vizsgálat é re tt ganglionsejtek m ellett perifériás ideg- rostátm etszeteket ír t le szabálytalan lefutással (5. ábra). A perifé
riás idegrostok helyenként jellegzetesen m ucoid jellegű m átrixba ágyazottan helyezkedtek el. S100 im m unhisztokém iai eljárással a perifériás idegrostok és a ganglionsejtek m utattak pozitivitást.
GFAP-festéssel pedig a S chw ann-sejtek m utattak festődést.
EMA-festéssel nem v o lt látható reakció. Az elváltozás benignus vo ltá t bizonyítja továbbá, hogy KI-67 im m unhisztokém iával I % alatti arányban m utattak ki nukleáris pozitivitást. A lézióban nek- rózis, citológiai atípia, bevérzés, in filtra tiv növekedés nem vo lt látható, malignitás je lé t nem észlelték.
A m ű té ti te rü le te t napi rendszerességgel akriflavinos oldattal ecseteltük, sebgyógyulási zavart, vérzést, lázat nem tapasztaltunk,
2. ábra: Intraoperatív képek. A tumor *-gal jelölve a) A parapharyngealis térim é transzorális feltárása b) Húzóöltések behelyezése endoszkópos kontroll mellett
F Ü L -O R R-G ÉGEGYÓG YÁSZAT
azonban közvetlenül á m űtét után jobb oldali H orner-triász alakult ki. Egyebekben’ zavartalan posztoperatív szak után, a beteget jó általános állapotban a beutaló intézm ény fül-orr-gégészeti osztályára adtuk át. A nasogastricus szondát a m ű té t trtá ni 10.
napon tá vo líto ttá k el. A per os táplálás m egkezdésekor nyelési nehézségek lé p te k fel, am ely panaszok egy héten belül meg
szűntek, és a H o rne r-triá sz súlyossága is érdem ben csökkent.
Jelenleg a visszam aradt ptosis m inim ális m értékű. A m űtét to vábbi következm ényeként az arc jobb oldalán sem fizikális, sem emocionális hatásra kipirosodás nem jelentkezik. A nyaki lágyrész kontroll-M R I-vizsgálatain recidíva nem igazolódott.
Megbeszélés
A ganglioneurom ák klinikai viselkedése benignus, de a foram en intervertebraléban kialakuló elváltozások a spinális té rb e te rje d ve súlyos m otoros, majd később szenzoros tün eteket okozhatnak, továbbá a parapharyngealis elhelyezkedésű te rim é k az agyidege
ket és a nagy ereket is kom prim álhatják. Szekréciós aktivitással rendelkező daganatok esetén krónikus hasmenés, izzadás, flush, renalis acidosis vagy hipertenzió jelentkezhet a tu m o r vazoaktív intesztinális peptíd (VIP), illetve catecholam in-szintézise m iatt.
A te rm e lt horm onok bom lásterm ékeinek vizeletből tö rté n ő k i
mutatása a diagnosztika egyik ritká n használt, nem specifikus eszköze. A tu m o r által szintetizált horm onok mennyisége nincs segítségünkre a folyam at prognózisának megállapításában, egye
dül a daganat recidívájára, illetve eltávolításának tökéletlenségére hívhatja fel figyelm ünket ( 12). A ganglioneuromák radiológiai képe szintén aspecifikus. A CT-vizsgálat legtöbbször egy encapsuláit, alacsony sugárfogó képességű fusiform is té rim é t ír le, am ely
ben gyakran látható centrális denzitásfokozódás. T I -súlyozott MRI-vizsgálattal a tu m o rt általában jelszegénynek vagy közepes jelerősségűnek találjuk, m íg T 2-súlyozott képen a jelintenzitás közepes vagy magas (8). Habár a fej-nyak tájékon jelentkező ganglioneurom ák igen ritkák, elkülönítésük egyéb kórképektől néha nehézségekbe ütközhet. Elsősorban nyaki lym phadenitistől, nyaki cisztáktól és fisztuláktól, m alignom áktól - például egyéb neuroblasticus tu m o ro któ l, szarkóm ától - , illetve malignus lym - phom ától tö rté n ő elkülönítésük fontos ( 12). A parapharyngealis terim é k differenciáldiagnosztikájában az aspirációs citológiai vizs
gálat döntő szereppel b ír ( 1, 13).
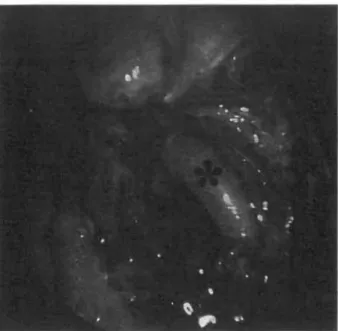
3. ábra: A parapharyngealis térben futó, jobb oldali artéria carotis interna (*) endoszkópos képe
Stout a ganglioneurom ákat három típ u sra oszto tta szövettani képük és áttétképzési hajlandóságuk alapján ( 14). A jó l d iffere n
ciá lt ganglioneurom ákat teljes egészükben é re tt ganglionsejtek alkotják, am elyekhez szatellitasejtek csatlakozhatnak. A sejtek különállóan vagy csoportokban helyezkednek el olyan alapál
lom ányban, am elyet nagy számú, Schw ann-sejtekkel b o ríto tt neuritok hoznak létre. A m átrixban jellem zően fibrosus szerkezet figyelhető meg. A közepesen differe nciá lt ganglioneurom ákban elszórtan dedifferenciált ganglionsejtek is megtalálhatóak. Az ilyen típusú daganatokban a sym pathicoblastoktól kezdődően egé
szen a majdnem é re tt ganglionsejtekig a differenciálódás bárm ely szintjén álló sejteket m egfigyelhetünk. A harm adik típusba azok az összetett tu m o ro k tartoznak, am elyek egyik része teljesen differe nciá lt sejteket tartalm az, m íg a töb bi részben neuroblas- tom atosus elem eket figyelhetünk meg. Egyes szerzők szerint az utolsó ké t csoportban le írt tulajdonsággal b író daganatok inkább a neuroblastom ák közé sorolandók ( 15).
4. ábra: A z eltávolított daganat (a) és a zárt műtéti terület (b)
5. ábra: A ganglioneuroma szövettani metszete (haematoxylin-eosin festés) < érett ganglionsejt,
< < Schwann-sejt
Ha a citológiai vizsgálat a tum orse jtek akár csak kisfokú differe n
ciálatlanságát ve ti fel, neuroblastom a lehetősége m ia tt a kezelést onkológus segítségével kell folytatni. Ilyen esetben a daganat bio
lógiai tulajdonságai, különösképpen a M YCN onkogén am plifiká- ciója befolyásolja a te rá p iá t ( 16). A z előrehaladott, INSS szerinti 4-es stádium ú neuroblastom ák agresszív, összetett kem oterápiát igényelnek,'kivéve, ha a beteg egy év alatti ( 17). A jelenlegi p ro to koll standard kem oterápiaként az OPEC- (vinkrisztin, ciszplatin, etopozid, ciklofoszfam ld) vagy a váltakozó OPEC/OJEC (ciszplatin he lyett karboplatin) kezelést írja elő.
Ha a ganglioneurom a diagnózisa szövettani m intavétellel igazolt, az egyedüli d e fin itív terápia a térim é sebészi eltávolítása (1 1, 18).
Bizonyos esetekben a tu m o r ko m p le tt eltávolítása súlyos idegsé- rülés nélkül nem lehetséges. Debulking alkalmazásával ezekben az esetekben is csökkentenünk kell a beteg panaszait. A daganat m érete, pontos elhelyezkedése és szövettani típusa alapján több m ű té ti lehetőség közül választhat az operatőr. Ilyen például a transcervicalis, transparotidealis, transcervicalis-transpharyngea- lis, transzorális vagy a fossa infratem poralis felől tö rté n ő feltárás, illetve ezek kom binációja (19, 20). Extrém m éretű tum oroknál m andibulotom ia is szükségessé válthat (2 1).
Összegzés
A parapharyngealis té r transzorális feltárása esetén elkerülhető a nervus facialis ágainak sérülése, ezenkívül a transparotidealis behatolás után potenciálisan jelentkező fisztulák kialakulását is m egelőzhetjük. A kiváló kozm etikai eredm ény m e lle tt pedig a hospitalizációs időszak lerövidítése is kie m elt fontosságú (22).
Összességében elm ondható, hogy parapharyngealis elhelyezke
désű daganatok esetén a m egfelelő indikációval végzett transz- orális eltávolítás biztos eredm ényt ad, és endoszkópos asszisz
tencia m ellett azok a daganatok is eltávolíthatóak ilyen m ódon, am elyeket korábban csak jóval nagyobb feltárásból érhettünk el.
Irodalom
1. Kaufman MR, Rhee JS, Fliegelman U, et al. Ganglioneuroma of the pa
rapharyngeal space In a pediatric patient. Otolaryngol Head Neck Surg 2001; 124: 702-4.
2. Cotton RT Ballard EX Going JA, et al. Tumors of the head and neck In children, in: Thawley SE, Panje WR, Batsakis JB, et al. editors. Compre
hensive Management of Head and Neck Tumors Philadelphia: WB Saun
ders Co, 1987; 1792-4.
3. Ftonce-Camacho MA, de Leon-Medina RD, Miranda-Maldonado I, et al A 5-year-old girl with a congenital ganglioneuroma diagnosed by fne needle aspiration biopsy: A case report. J Cytol 2008; 5: 5.
4. Gary C, Robertson H, Ruiz B, et al. Retropharyngeal Ganglioneuroma Pre
senting with Neck Stiffness: Report of a Case and Review o f Literature.
Skull Base 2010; 20: 371-4.
5. Sinha P Sharma SC, Agarwal S, et al. Parapharyngeal ganglioneuroma with neurofibromatosis: an unusual presentation. Ann Otol Rhinol Laryn- gol 2011; 120: 769-74.
6. Enzinger FM, Weiss SW Primitive neuroectodermal tumors and related lesions In Enzinger FM, Weiss SW editors. Soft Tissue Tumors. 3rd edi
tion St. Louis: Mosby Year-Book, 1995.929-64.
7. Hamilton JPKoop CE. Ganglioneuroma in childhood. Surg Gynaecol Ob
stet 1965; 21: 803-12.
8. Mantsopoulos K, Schwarz S, Psychogios G et al. Unklare parapharyn- geale Raumfbrderung. HNO 2010; 58: 708-12.
9. Olsen KD Tumors and surgery of the parapharyngeal space. Laryngo
scope 1994; 104: 1-28.
10. Hughes KV Olsen KD, McCaffrey TV Parapharyngeal space neoplasms.
Head Neck 1995; 17: 124-30.
11. Cannady SB, Chung BJ, Hirose K, et al. Surgical management of cervi
cal ganglioneuromas in children. Int J Pediatr Otorhinolaryngol 2006; 70:
287-94.
12. Califano L, Zupi A, Mangone GM, et al Cervical ganglioneuroma: report of a case, Otolaryngol Head Neck Surg 2001; 124:115-6.
13. Walch CW, Anderhuber W, Preidler K, et al. Retro- and parapharyngeal ganglioneuroma. J Laryngol Otol 1996; 110: 87-90.
14. Stout AP Ganglioneuroma of the sympathetic nervous system Surg Gy
necol Obstet 1947; 84:101-10.
15. Fox Fl, Davidson I, Thomas LB. Maturation of sympathicoblastoma into ganglioneuroma. Cancer 1959; 12:108-16.
16. Brouder GM. Neuroblastoma: Biologcal insights into a clinic enigma. Nat Rev Cancer 2003; 3: 203-16.
17. Navarro S, Amann G Beiske K, et al Prognostic value of International Neuroblastoma Pathology Classification in localized resectable peri
pheral neurobiatic tumors: a histopathologic study of localized neurob
lastoma European Study Group 94.01 Trial and Protocol J Clin Oncol 2006; 24: 695-9.
18. Bach J, Azher Q, Salih A, Paediatric parapharyngeal ganglioneuroma BMJ Case Rep. 2018; Published online 2018 Aug 20.
19. Abemayor E, Lufkin R. Enhancing access to the parapharyngeal space Laryngoscope 2002; 112: 757-9.
20. Bass RM. Approaches to the diagnosis and treatment of tumors of the parapharyngeal space Head Neck Surg 1982; 4: 281-9.
21. Albuquerque BS, Farias TP Dias FL, et al. Surgical management of para
pharyngeal ganglioneuroma: case report and review of the literature.
ORL J Otorhinolaryngol Relat Spec. 2013; 75: 240-4.
22. Ducic Y Oxford L, Pontius AT Transoral approach to the superome- dial parapharyngeal space. Otolaryngol Head Neck Surg 2006; 134:
466-70.