ESETISMERTETÉS
Spontán suprachorioidealis vérzés okozta vakság véralvadásgátló kezelésben
részesült időskori makuladegenerációs betegeken
Ecsedy Mónika dr.
■Csákány Béla dr.
■Kovács Illés dr.
Resch Miklós dr.
■Nagy Zoltán Zsolt dr.
■Récsán Zsuzsa dr.
Semmelweis Egyetem, Általános Orvostudományi Kar, Szemészeti Klinika, Budapest
Dolgozatunkban a spontán érhártyavérzés miatt megvakult időskori makuladegenerációs betegeink kórtörténetét ismertetjük. Klinikánkon retrospektív vizsgálat keretében 2016 januárja és 2017 áprilisa között 6 időskori makulade- generációs beteg 7 szemén észleltünk spontán érhártyabevérzést. Ismertetjük az általános és szemészeti rizikófakto- rokat, az alkalmazott kezelési eljárásokat és a végső kimenetelt. Szív- és érrendszeri betegség miatt minden betegünk részesült valamilyen típusú szisztémás antikoaguláns kezelésben. Egy betegnél az általános kivizsgálás a haemostasist jelentősen befolyásoló hematológiai háttérbetegséget (krónikus lymphoid leukaemia) igazolt. Nedves típusú idősko- ri makuladegeneráció miatt korábban minden szem kapott intravitrealis anti-VEGF-kezelést. A leggyakoribb szemé- szeti szövődményként konzervatív terápiával uralhatatlan másodlagos zöld hályog kialakulását észleltük. Használható látóélességet egyik szemnél sem tudtunk elérni. Szisztémás antikoaguláns kezelésben részesült, nedves típusú idősko- ri makuladegenerációs betegeknél jelentősen megnő a vakságot okozó érhártyabevérzések kockázata. Elkerülésük érdekében a vérhígító beállításakor, és krónikus szedés folyamán is, rendszeres szemfenékvizsgálat, illetve a szemész és belgyógyász/kardiológus szoros együttműködése volna szükséges.
Orv Hetil. 2018; 159(24): 985–990.
Kulcsszavak: érhártyabevérzés, időskori makuladegeneráció, antikoaguláns kezelés
Blinding spontaneous suprachoroidal haemorrhage in anticoagulant taking wet-AMD patients
We present cases of blinding spontaneous suprachoroidal haemorrhage in anticoagulant taking wet-AMD patients.
A retrospective study has been performed to present the clinical course, management and final outcome of spontane- ous suprachoroidal haemorrhage in 7 eyes of six age-related macular degeneration patients seen in our clinic from January 2016 to April 2017. All patients were on chronic oral anticoagulant therapy because of cardiovascular disor- der. In one patient, haematological disorder was also present modifying significantly the haemostasis. All eyes re- ceived prior anti-VEGF treatment for exsudative AMD. Acute angle closure glaucoma – with no response to topical and oral IOP lowering therapy – was the most frequent ocular complication in our cases. The final visual prognosis was usually very poor. The risk of spontaneous suprachoroidal haemorrhage is increased in wet-AMD patients who are on anticoagulant therapy. To prevent this blinding condition, a stronger communication between ophthalmolo- gists and cardiologists would be beneficial, with an ophthalmological check-up in this group of patients before and during the use of anticoagulants.
Keywords: suprachoroidal haemorrhage, age-related macular degeneration, anticoagulant therapy
Ecsedy M, Csákány B, Kovács I, Resch M, Nagy ZZs, Récsán Zs. [Blinding spontaneous suprachoroidal haemor- rhage in anticoagulant taking wet-AMD patients]. Orv Hetil. 2018, 159(24): 985–990.
(Beérkezett: 2017. október 16.; elfogadva: 2017. november 13.)
Rövidítések
AMD = (age-related macular degeneration) időskori makula- degeneráció; CPC = (cyclophotocoagulation) ciklofotokoagu- láció; COPD = (chronic obstructive pulmonary disease) króni- kus obstruktív tüdőbetegség; INR = (international normal ratio) nemzetközi normalizált ráta; IOP = (intraocular pres- sure) intraocularis nyomás; LMWH = (low-molecular-weight heparin) kis molekulatömegű heparin; PPV = pars plana vitrec- tomia; TIA = (transient ischemic attack) átmeneti ischaemiás roham; VEGF = (vascular endothelial growth factor) vascularis endothelialis növekedési faktor
Az időskori makuladegeneráció (angol elnevezés szerint age-related macular degeneration, röviden AMD) a látó- hártya központi részének (macula lutea) előrehaladó sorvadása, mely a 75 év feletti populáció 2/3-át érinti, és 10–15%-ukban az érhártyából induló érújdonképződés kialakulásához vezet [1, 2]. Az AMD kezelése jelenti napjainkban a szemészet egyik legnagyobb problémáját, ugyanis az iparosodott országokban ez a szembetegség a jogi értelemben vett vakság (látásélesség <0,1) leggyako- ribb oka [1, 2]. Becslések szerint Magyarországon 300–
500 ezerre tehető a betegek száma [3]. Az utóbbi évti- zedben elterjedt anti-VEGF-kezeléseknek köszönhetően a nedves típusú AMD lefolyása lassítható, a centrális látó- élesség megőrzésével a beteg életminősége, önellátó ké- pessége is megőrizhető vagy évekre stabilizálható.
A spontán roncsoló érhártyabevérzés ritka kórkép, ki- alakulása azonban az esetek legnagyobb részében vissza- fordíthatatlan látásvesztést és konzervatív terápiával ural- hatatlan másodlagos zöld hályog kialakulását vonja maga után [4–7]. A nedves típusú AMD önmagában fokozott rizikófaktorként ismert a betegség kialakulásában, mivel a chorioidealis érújdonképződéses membránok érhálóza- ta rupturára hajlamos, ideghártya alatti bevérzéseket okozva [8]. Szintén fokozott kockázatot jelenthet, hogy az AMD-s betegek általában egyéb krónikus anyagcsere- és szív-ér rendszeri betegségekben is szenvednek, melyek miatt gyakran állítják őket tartós antikoaguláns vagy thrombocytaaggregáció-gátló kezelésre. Ezen gyógysze- rek szedése pedig az irodalomban önálló prediszponáló tényezőként ismert, AMD-ben nem szenvedő betegek esetében is, a suprachorioidealis vérzések kialakulásában [9–13].
Tanulmányunkban spontán érhártyavérzés miatt meg- vakult időskori makuladegenerációs betegeink kórtörté- netét ismertetjük, a két betegség egyidejű fennállásának jobb megértése, illetve a vakság esetleges megelőzési le- hetőségeinek megtalálása céljából.
Esetismertetések Az első eset
A 76 éves nőbeteget 2016. februárban háziorvosi ügye- let irányította klinikánkra 3 napja kezdődött, bal oldali látásromlás és lüktető fájdalom miatt. Réslámpás és ultra-
hangos vizsgálat a bal szemen magas chorioidealeválást és üvegtesti vérzést igazolt, az elülső csarnok hiányával és magas szemnyomással (IOP 52 Hgmm). Szemészeti anamnézisében 2011 óta ismert kétoldali nedves AMD, mely miatt mindkét szem 2 alkalommal anti-VEGF (ranibizumab)-kezelésben részesült, a bal szemen utoljá- ra 2012 novemberében (akkor a bal szem látóélessége:
0,1). Általános kórtörténetében 20 éve kezelt hyperto- nia és 2-es típusú diabetes (2010 óta inzulinkezeléssel kiegészítve) szerepelt. 2004-ben aortabillentyű-elégte- lenség miatt billentyűcsere történt, azóta acenokumarol- kezelést kapott (látásvesztéskor mért INR: 4,28). Mivel szemnyomását konzervatív terápiával csökkenteni nem tudtuk, és a bal szem látóélessége fényérzés nélküli volt, üvegtesti műtétet nem kíséreltünk meg, hanem a csar- nokvíztermelés csökkentésére diódalézeres ciklofotokoa- gulációt (CPC) végeztünk. A kezelés hatására fájdalma megszűnt, szemnyomása csökkent, de a szem fényérzés nélküli maradt.
A második eset
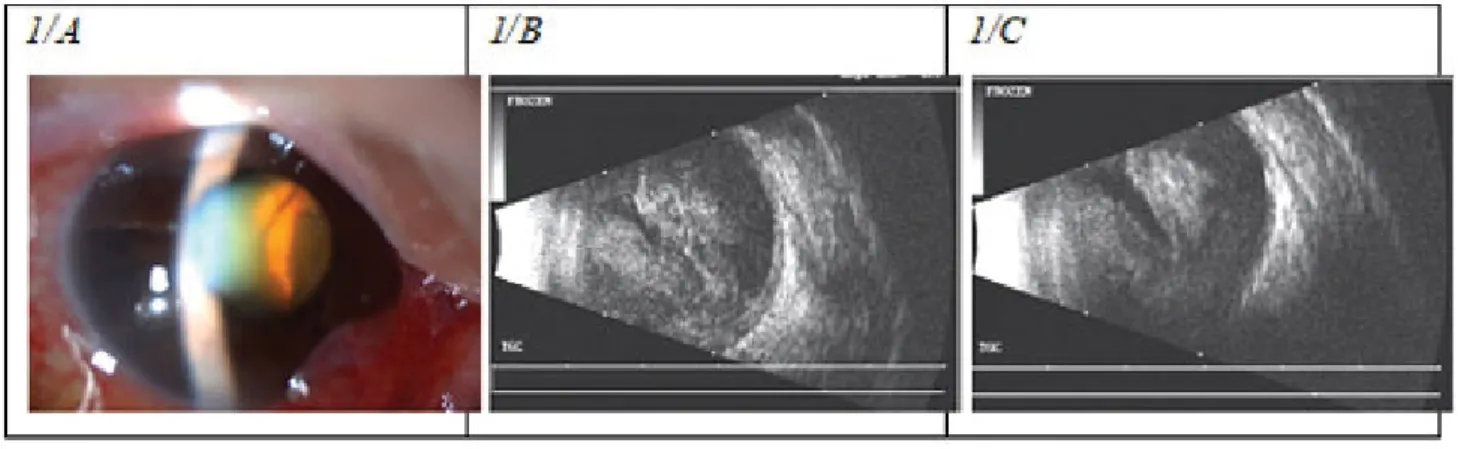
A 77 éves nőbeteg 2016. december 9-én jelentkezett kli- nikánkon a jobb szemén észlelt hirtelen látásvesztés és fájdalom miatt. Felvételekor a jobb szemen sekélyebb csarnokot és a vörös visszfény teljes hiányát észleltük re- tinalis képletek lencse mögötti sejthető előboltosulásá- val, aminek hátterében az ultrahangos vizsgálat magas vérzéses chorioidealeválást igazolt (1/A és 1/B ábra).
Szemnyomása a felvételkor 61 Hgmm volt. Szemészeti anamnézisében 2013 óta ismert kétoldali nedves AMD szerepelt, mely miatt mindkét szem több alkalommal an- ti-VEGF (10 ranibizumab, 7 aflibercept)-kezelésben ré- szesült, a jobb szemen utoljára 2015 novemberében (ak- kor a jobb szem látóélessége: 0,1). Általános kórtörténetéből kezelt hypertonia és pitvarfibrilláció mi- att krónikus warfarinkezelés ismert. Felvételekor az INR-érték: 7,65; mindkét alsó végtagon multiplex bőr- bevérzések voltak láthatók. Konzervatív úton szemnyo- mását nem tudtuk csökkenteni, ezért 2016. december 23-án CPC-t végeztünk, majd ennek sikertelensége mi- att december 29-én ciklokriopexiát. Ezt követően a be- teg fájdalma megszűnt. A követés során az ultrahanggal 2017 márciusáig a subchorioidealis vérzés szervülését észleltük, elfolyósodás nem következett be, így a vérzés műtéti úton történő lebocsátását nem kíséreltük meg (1/C ábra). Közben a jobb szem fényérzés nélkülivé vált.
A harmadik eset
A 77 éves férfi beteg 2016. december 22-én egyetlen látó, bal szemén hirtelen kialakult látásromlás és fájda- lom miatt jelentkezett klinikánkon. Felvételekor a bal szemen a vörös visszfény teljes hiányát észleltük, aminek hátterében az ultrahangos vizsgálat magas vérzéses cho- rioidealeválást igazolt. Szemészeti anamnézisében 2011
óta anti-VEGF-injekciókkal kezelt ismert kétoldali ned- ves AMD szerepelt. Jobb szemén 2 bevacizumabinjekci- ót kapott, táblavisusát nem sikerült megőrizni; 2014 áp- rilisában üvegtesti vérzés alakult ki ezen a szemén, ami miatt szürkehályog-műtét és vitrectomia történt. Látó- élessége azonban a beavatkozásokat követően sem javult.
Bal szemébe 6 alkalommal ranibizumab, majd 3 alka- lommal afliberceptkezelést kapott, utoljára 2015 novem- berében (látóélesség: 0,125). Kórelőzményében pitvar- fibrilláció, duodenalis ulcus miatt gastrointestinalis vérzés, kezelt hypertonia, GOLD II. stádiumú COPD, thrombocytopenia és bradycardia miatt pacemakerbeül- tetés szerepelt. A pacemaker beültetése óta klopidogrél- kezelést kapott. 2015 decemberében elesés miatti hospi- talizáció során derült ki krónikus lymphoid leukaemiája, ekkor vérhígító kezelését leállították. 2016 szeptembe- rében, mivel ultrahangos vizsgálattal subretinalis vér el- folyósodása volt sejthető, hematológiai állapota pedig szteroid- és MabThera-kezelésre kielégítően rendező- dött, a bal szemen szürkehályog-műtétet és sclera punc- tióval kombinált vitrectomiát végeztünk. A műtétet kö- vetően a retina az alapjára visszafeküdt, de felszínén súlyos degeneratív elváltozások váltak láthatóvá; a beteg látóélessége a kézmozgáslátás maradt.
A negyedik eset
A 79 éves férfi beteg 2016. május 17-én egyetlen látó, jobb szemén hirtelen kialakult teljes látásvesztés miatt jelentkezett. Felvételekor a bal szemen a vörös visszfény teljes hiányát észleltük, aminek hátterében az ultrahan- gos vizsgálat magas vérzéses chorioidealeválást igazolt. A bal szemen nedves AMD miatt 2006-ban fotodinámiás terápiában részesült, majd látóélessége fokozatosan fél méter ujjolvasásig romlott. 2011-ben a jobb szemén is jelentkezett a betegség, melyre azóta ismételt anti-IKO- kezeléseket kapott (26 bevacizumab- és 7 afliberceptin-
jekció). Utolsó kezelése 2016 áprilisában történt (látó- élesség: 0,16). Általános anamnézisében 2-es típusú diabetes, hypertonia, colontumor miatt műtét és kemo- terápia, és 2015-ben átmeneti ischaemiás roham (TIA) szerepelt. 2016 márciusában pitvarfibrillációt észleltek, és a beteget acenokumarolterápiára állították. 2016 má- jusában LMWH mellett üvegtesti műtétet kíséreltünk meg sclera punctióval, de a műtétet követően ismételt rávérzés és üvegtesti vérzés alakult ki jelentős szemnyo- más-emelkedéssel. 2016 júniusában ismételt üvegtesti műtétet hajtottunk végre, a korai posztoperatív időszak- ban csarnokbevérzés alakult ki, melyet kiöblítettünk. Ezt követően a retina az alapjára visszafeküdt, de felszínén súlyos degeneratív elváltozások váltak láthatóvá, a beteg látóélessége a fénysejtés maradt.
Az ötödik eset
A 79 éves férfi beteg 2016 márciusában jelentkezett elő- ször klinikánkon a jobb szemén észlelt hirtelen látásrom- lás és fájdalom miatt. Ultrahangos vizsgálattal panaszai hátterében magas vérzéses érhártyaleválást találtunk.
2016 novemberében a bal szemen is először részleges, majd 2-3 nap alatt teljessé váló vérzéses chorioidealeválás alakult ki szemnyomás-emelkedés nélkül. Szemészeti anamnézisében a jobb szemen 2009 és 2011 között ned- ves AMD miatt többszörös bevacizumabkezelés, a bal szemen pedig 2012-ben 1 ranibizumabkezelés szerepelt.
Az utolsó kezelés a bal szemen 2011-ben, a jobbon 2012 márciusában történt, ekkor mindkét szem látóélessége 0,1 volt. Általános kórelőzményében pacemakerbeülte- tés, pitvarfibrilláció, akut myocardialis infarctus (három- ér-betegség), hypertonia, ischaemiás stroke (2013. de- cember), hyperuricaemia, hyperlipidaemia, suprarenalis hasiaorta-aneurizma, valamint krónikus vénás keringési elégtelenség szerepelt. Antikoagulánsként Aspirin Pro- tectet és acenokumarolt szedett. A 2016-os érhártyavér-
1. ábra 1/A: Réslámpás fotó az első megjelenéskor: sekély csarnok és a pupillát átvilágítva a lencse mögött hólyagszerűen előboltosuló retina látszik vörös visszfény hiányával
1/B: B-módú ultrahangvizsgálat a tünetek jelentkezésekor. Kifejezetten magas chorioidealeválás (convex lefutású immobilis membránok) mögött nagy mennyiségű vér
1/C: 4 hét múlva ultrahanggal a chorioidealeválás enyhe csökkenése látható, a bulbus belsejének nagy részét most is a chorioidea mögötti vér foglal- ja el (2. eset)
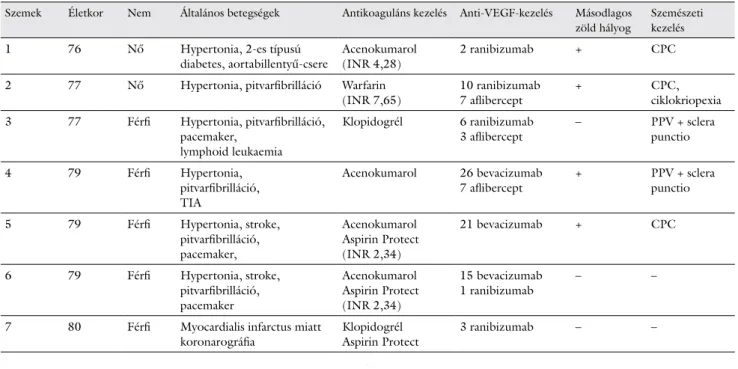
1. táblázat A betegek adatainak összefoglalása
Szemek Életkor Nem Általános betegségek Antikoaguláns kezelés Anti-VEGF-kezelés Másodlagos zöld hályog
Szemészeti kezelés
1 76 Nő Hypertonia, 2-es típusú
diabetes, aortabillentyű-csere Acenokumarol
(INR 4,28) 2 ranibizumab + CPC
2 77 Nő Hypertonia, pitvarfibrilláció Warfarin
(INR 7,65) 10 ranibizumab
7 aflibercept + CPC,
ciklokriopexia 3 77 Férfi Hypertonia, pitvarfibrilláció,
pacemaker, lymphoid leukaemia
Klopidogrél 6 ranibizumab
3 aflibercept – PPV + sclera
punctio
4 79 Férfi Hypertonia,
pitvarfibrilláció, TIA
Acenokumarol 26 bevacizumab
7 aflibercept + PPV + sclera
punctio
5 79 Férfi Hypertonia, stroke,
pitvarfibrilláció, pacemaker,
Acenokumarol Aspirin Protect (INR 2,34)
21 bevacizumab + CPC
6 79 Férfi Hypertonia, stroke,
pitvarfibrilláció, pacemaker
Acenokumarol Aspirin Protect (INR 2,34)
15 bevacizumab
1 ranibizumab – –
7 80 Férfi Myocardialis infarctus miatt
koronarográfia Klopidogrél
Aspirin Protect 3 ranibizumab – –
zés idején 2,34-es INR-t mértünk. Jobb szemén konzer- vatív úton a szemnyomását nem tudtuk csökkenteni, ezért 2016 márciusában CPC-t végeztünk. A beavatko- zás után a szemgolyó hypotonná vált, fokozatos zsugo- rodásnak indult, és fényérzését is elvesztette. A bal sze- men kialakuló és fokozódó érhártyabevérzés után antikoaguláns kezelését kardiológiai konszenzussal ri- varoxaban (Xarelto)-kezelésre állítottuk át. Ezután az ultrahangos követés során a vérzés szervülése, majd spontán felszívódása volt megfigyelhető, de a fényérzés ezen a szemen is elveszett.
A hatodik eset
A 80 éves férfi beteg jobb oldali hirtelen látásvesztés mi- att 2016 decemberében, akut myocardialis infarctus mi- att végzett koronarográfia után 2 héttel jelentkezett kli- nikánkon. Felvételekor jobb szemén a vörös visszfény teljes hiányát észleltük, aminek hátterében az ultrahan- gos vizsgálat magas vérzéses chorioidealeválást és üveg- testi vérzést igazolt. Szemészeti anamnézisében a jobb szemen 2015 novembere óta ismert magas pigment- hámleválással, majd spontán pigmenthámrupturával járó nedves AMD szerepelt. Mivel a ruptura extrafovealisan alakult ki, a jobb szemen 3 alkalommal anti-VEGF (ranibizumab)-kezelésben részesült, utoljára 2016 szep- temberében (akkor a jobb szem látóélessége: 0,05). A beteg általános kórtöténetében a fentebb említett kardi- ológiai beavatkozást követően klopidogrél (Thrombex) és Aspirin Protect beállítása történt (közvetlenül a vérzé- ses szemészeti esemény előtt). 2017 januárjában üveg- testi műtétet terveztünk, de a páciens kardiológiai álla- pota rosszabbodott, így a beavatkozást nem tudtuk elvégezni. Ezután még 2 alkalommal rekoronarográfiát
és stentbeültetést végeztek. Mitralis regurgitatio jelenlé- tét is észlelték, ezért szívsebészeti beavatkozást is tervbe vettek. Közben a jobb szem látóélessége fényérzés nélkü- livé vált.
Eredmények
Betegeink adatait az 1. táblázatban foglaltuk össze.
Két nő- és 4 férfi betegünk mindegyike 70 év feletti életkorú volt, és anamnézisükben súlyos cardiovascularis (hypertonia 6/6 beteg, infarctus 2/6 beteg, stroke 2/6 beteg, ritmuszavar 4/6 betegnél pitvarfibrilláció) és anyagcsere-betegségek (diabetes 2/6 beteg, hyperlipida- emia 3/6 beteg, hyperuricaemia 1/6 beteg) szerepeltek.
Minden betegünk valamilyen típusú szisztémás antikoa- guláns kezelésben részesült, 2 beteg egyszerre 2 külön- böző támadáspontú vérhígító gyógyszert is szedett (5. és 6. eset). Két betegnél az INR-érték jelentősen meghalad- ta a kívánt terápiás tartományt. Egy beteg esetében az általános kivizsgálás haemostasist jelentősen befolyásoló hematológiai háttérbetegséget igazolt (krónikus lympho- id leukaemia). Egy betegünknél pedig invazív kardiológi- ai beavatkozást követően alakult ki az érhártyabe vérzés.
Minden szem kapott korábban intravitrealis anti- VEGF-terápiát nedves típusú időskori makuladegenerá- ció miatt. Az utolsó anti-VEGF-kezelés óta eltelt idő 1 hónap és 4 év között változott. Az érbelhártya-bevérzés hirtelen látásromlásként jelentkezett, ami a legjobban szemészeti ultrahangos vizsgálat B-scanje segítségével volt detektálható. A leggyakoribb szemészeti szövőd- ményként (4/7 szem) konzervatív terápiával uralhatat- lan másodlagos zöld hályog kialakulását észleltük. Üveg- testi műtétet 2 esetben kíséreltünk meg. Használható látóélességet egyik szem esetében sem tudtunk elérni.
Megbeszélés
A spontán roncsoló érhártyabevérzés ritka, az esetek túl- nyomó részében vakságot okozó kórkép [6]. Kialakulá- sában mind általános, mind szemészeti rizikófaktorok szerepet játszhatnak [9–13]. Az előzőek közül a legfon- tosabbak – az irodalom szerint – a chorioidealis és a hát- só ciliaris artériák törékenységét okozó általános betegsé- gek, mint az atherosclerosis, az előrehaladott életkor, a hypertonia és a diabetes. A szemészeti rizikótényezők közül a nagyfokú rövidlátás és az időskori makuladege- neráció szerepel a korábbi közlésekben [10, 12]. A har- madik említett csoport pedig a haemostasist befolyásoló kórképek és gyógyszerek (különböző antikoagulánsok) alkalmazása. Eseteink mind a három csoportban az emlí- tett prediszponáló tényezőkkel egyidejűleg rendelkez- tek, hiszen mindegyikük 70 évnél idősebb volt, makula- degenerációban szenvedtek, illetve valamilyen anti- koaguláns kezelésben részesültek [8, 13]. Az anti-VEGF- kezelés és a betegség kialakulása közötti kapcsolat ez idáig nem tisztázott az irodalomban.
A betegség vagy gyorsan progrediáló látótérkiesés, vagy hirtelen látásvesztés formájában jelentkezett. Diag- nózisában nagyon hasznos képalkotó eszköznek bizo- nyult a szemészeti ultrahangvizsgálat (B-mód), mivel a réslámpás biomikroszkópia során általában a funduskép- letek nem voltak identifikálhatók. Az ultrahangos vizsgá- lat a követés során is fontos szerepet játszott, hiszen se- gítséget nyújtott a suprachorioidealis térben felgyülemlett vér áramlási viszonyainak tisztázásában, segítve ezzel az esetleges sclerotomia és vérlebocsátás időzítésének meg- határozását.
A klinikai kép a másodlagos zöld hályoggal járó ese- tekben jellegzetes elülsőszegment-elváltozásokkal járt, mint a rendkívül sekély csarnok, akár szaruhártya–írisz-, illetve szaruhártya–lencse-érintkezéssel, valamint a vörös visszfény részleges vagy teljes hiánya. A másodlagos zöld hályog – az irodalomhoz hasonlóan – betegeinknél is a leggyakoribb szövődményként jelentkezett (57,14%, 4/7 szem). Kialakulásának hátterében a lencse-írisz diaphragma suprachorioidealis vérzés miatti előretolódá- sa és így a csarnokzug mechanikus elzáródása állhatott, melynek előfordulása az irodalom szerint 87,5% [4–7].
Az akut glaucomás rohamra hasonlító klinikai kép elle- nére itt sem a perifériás iridotomia, sem a pupillaszűkítők használata nem vezet eredményre, sőt ellenjavallt, mivel a lencse-írisz diaphragma további előrehelyeződését okozza. A beteg fájdalma egyes esetekben még a su- gártest pusztító – csarnokvíztermelést csökkentő – eljá- rásokkal (ciklofotokoaguláció, ciklokriopexia) sem szün- tethető meg, ilyenkor a szemgolyó belsejének vagy egészének eltávolítására is kényszerülhetünk [5–7]. A betegség prognózisa tehát a jelen kezelési lehetőségeink mellett rendkívül rossz [4–7].
Terápiás fegyvertárunkban még a sclerotomián át tör- ténő vérlebocsátás vagy ennek pars plana vitrectomiával és lensectomiával kombinált műtéte szerepelhet. Indiká-
cióként a lencse–szaruhártya-érintkezést, a fokozódó corneaoedemát, illetve szemnyomás-emelkedést, vala- mint a szürke hályog kialakulását említik [14, 15]. A mű- tét megfelelő időzítése azonban ez idáig nem tisztázott.
A tünetek megjelenése után 7–25 nap közé teszik a mű- tét ideális idejét, mivel ennél korábban nagy a rávérzés veszélye, illetve a megszilárdult suprachorioidealis vér nem bocsátható le [14–16]. Későbbi esetekben pedig a vérzés szervülhet, valamint a magas szemnyomás hosszú idejű fennállása a látóideg végérvényes sorvadását okoz- hatja [16].
Az antikoaguláns kezelést illetően, a warfarint tartják a leginkább veszélyesnek [9], illetve két különböző táma- dáspontú kezelés egyidejű alkalmazását. De heparin (he- modialízis kapcsán), illetve LMWH-kezelés mellett is közöltek már spontán érhártyabevérzéses esetet [17].
Ezenkívül fontos megjegyezni, hogy bár normál terápiás tartományban lévő INR mellett is közöltek eseteket, sa- ját betegeinknél is előfordult a terápiás tartományt jelen- tősen meghaladó INR, vagyis nem kellő gyakorisággal ellenőrzött és nem megfelelően beállított antikoaguláns kezelés. Az újabb antikoagulánsok (dabigatrán, rivaroxa- ban, apixaban, edoxaban) alkalmazása és az érhártyabe- vérzések kapcsolatát illetően Sun és mtsai közöltek egy nagyobb metaanalízist 2017-ben, mely szerint e szerek alkalmazása a warfarinhoz képest 1/5-ére csökkentheti a szemfenéki bevérzések kockázatát mind a pitvarfibrilláci- ós, mind a vénás thromboembolisatio miatt antikoagu- lált betegek esetében [18]. A koponyaűri vérzéses ese- tekhez hasonlóan a szerzők azt gyanítják, hogy a csökkent rizikó hátterében egyrészt ezen új gyógyszerek szelekti- vitása állhat (egyetlen ponton avatkoznak be a véralvadá- si kaszkádba, szemben a warfarin többszörös támadás- pontjával), másrészt nem gyakorolnak direkt hatást a VIIa véralvadási faktorra [19]. Nagy előnyük még a war- farinnal szemben, hogy nem igényelnek olyan gyakori monitorizálást, és használatuk során nem fenyeget a terá- piás tartomány átlépése, ami szintén oka lehet a fokozott vérzésveszélynek [18].
Bár az AMD – mint a bevezetésben is említettük – a fejlett országokban a jogi értelemben vett vakság leggya- koribb oka [1–3], nem érinti a teljes látóteret. Így a be- tegek az arcfelismerési és olvasási képesség teljes elvesz- tése után is képesek maradnak megszokott környezetük- ben a tájékozódásra. Ezzel szemben az érhártyabevérzés bekövetkezése után látóterük nagy része vagy egésze el- sötétedik, tájékozódási képességüket teljesen elveszíthe- tik. Főként igaz ez a kétszemes esetekre és azon betegek- re, akiknek az egyetlen megmaradt látó szemén követke- zik be a bevérzés, ami így jelentősen ronthatja életminő- ségüket, hangulati állapotukat és önellátó képességüket.
Eseteink ismertetésével arra szerettük volna felhívni a figyelmet, hogy a szisztémás antikoaguláns kezelésben részesülő nedves típusú időskori makuladegenerációs be- tegek esetében jelentősen megnő az érhártyabevérzések kockázata. Mivel a betegség az esetek túlnyomó több- ségében a látás végleges és teljes elvesztésével jár, a vak-
ság elkerülése érdekében a kezelés beállításakor, és króni- kus gyógyszerszedés folyamán is, rendszeres szem- fenékvizsgálat, illetve a szemész és belgyógyász/kardio- lógus szoros együttműködése lenne szükséges.
Különösen igaz ez az egyik szemen már végstádiumú AMD miatt megvakult monoculus betegekre. A szemész és kardiológus szorosabb együttműködését javasolnánk, mind a beteg számára legmegfelelőbb antikoaguláns szer kiválasztására (a szemfenéki vérzés fokozott rizikója ese- tén újabb antikoagulánsok beállítása), mind a kívánt te- rápiás tartomány, mind pedig a monitorozási gyakoriság egyénre szabott meghatározására.
Anyagi támogatás: A közlemény megírása anyagi támo- gatásban nem részesült.
Szerzői munkamegosztás: E. M.: A vizsgálat tervezése, a közlemény megírása. K. I., Cs. B., R. M., E. M., R. Zs.:
A vizsgálatok elvégzése. N. Z. Zs., K. I., R. Zs.: A közle- mény kritikai revíziója. A cikk végleges változatát vala- mennyi szerző elolvasta és jóváhagyta.
Érdekeltségek: A szerzőknek nincsenek érdekeltségeik.
Irodalom
[1] Klein R, Klein BE, Linton KL. Prevalence of age-related macu- lopathy. The Beaver Dam Eye Study. Ophthalmology 1992; 99:
933–943.
[2] Ferris FL 3rd, Fine SL, Hyman L. Age-related macular degen- eration and blindness due to neovascular maculopathy. Arch Ophthalmol. 1984; 102: 1640–1642.
[3] Fehér J, Kovács B, Kovács I, et al. Metabolic therapy for early treatment of age-related macular degeneration. [Metabolikus terápia az időskori makuladegeneráció korai kezelésére.]
Orv Hetil. 2007; 148: 2259–2268. [Hungarian]
[4] Lakhanpal V. Experimental and clinical observations on massive suprachoroidal hemorrhage. Trans Am Ophthalmol Soc. 1993;
91: 545–652.
[5] Khawly JA, Ferrone PJ, Holck DE. Choroidal hemorrhage as- sociated with systemic tissue plasminogen activator. Am J Oph- thalmol. 1996; 121: 577–578.
[6] Winslow RL, Stevenson W 3rd, Yanoff M. Spontaneous expul- sive choroidal hemorrhage. Arch Ophthalmol. 1974; 92: 33–36.
[7] Ophir A, Pikkel J, Groisman G. Spontaneous expulsive supracho- roidal hemorrhage. Cornea 2001; 20: 893–896.
[8] Garrott HM, Haynes RJ. Blindness from suprachoroidal haem- orrhage in two patints with age-related macular degeneration on systemic anticoagulation therapy or an antiplatelet agent. Med J Aust. 2010; 192: 346–347.
[9] Ung T, James M, Gray RH. Long term warfarin associated with bilateral blindness in a patient with atrial fibrillation and macular degeneration. Heart 2003; 89: 985.
[10] Knox FA, Johnston PB. Spontaneous suprachoroidal haemor- rhage in a patient with age-related macular degeneration on ex- cessive anticoagulation therapy. Eye 2002; 16: 669–670.
[11] Alexandrakis G, Chaudhry NA, Liggett PE, et al. Spontaneous suprachoroidal hemorrhage in age-related macular degeneration presenting as angle-closure glaucoma. Retina 1998; 18: 485–
486.
[12] Edwards P. Massive choroidal hemorrhage in age-related macular degeneration: a complication of anticoagulant therapy. J Am Op- tom Assoc. 1996; 67: 223–226.
[13] Lewis H, Sloan SH, Foos RY. Massive intraocular hemorrhage associated with anticoagulation and age-related macular degen- eration. Graefes Arch Clin Exp Ophthalmol. 1988; 226: 59–64.
[14] Chu TG, Green RL. Suprachoroidal hemorrhage. Surv Ophthal- mol. 1999; 43: 471–486.
[15] Scott IU, Flynn HW Jr, Schiffmann J, et al. Visual acuity out- comes among patients with appositional suprachoroidal hemor- rhage. Ophthalmology 1997; 104: 2039–2046.
[16] Lakhanpal V, Schocket SS, Elman MJ, et al. A new modified vit- reoretinal surgical approach in the management of massive su- prachoroidal hemorrhage. Ophthalmology 1989; 96: 793–800.
[17] Wong JS. Spontaneous suprachoroidal hemorrhage in a patient receiving low-molecular-weight heparin (fraxiparine) therapy.
Aust N Z J Ophthalmol. 1999; 27: 433–434.
[18] Sun MT, Wood MK, Chan W, et al. Risk of intraocular bleeding with novel oral anticoagulants compared with warfarin. A sys- tematic review and meta-analysis. JAMA Ophthalmol. 2017;
135: 864–870.
[19] Chatterjee S, Sardar P, Biondi-Zoccai G, et al. New oral antico- agulants and the risk of intracranial hemorrhage: traditional and Bayesian meta-aanlysis and mixed treatment comparison of ran- domized trials of new oral anticoagulants in atrial fibrillation.
JAMA Neurol. 2013; 70: 1486–1490.
(Ecsedy Mónika dr., Budapest, Mária u. 39., 1085 e-mail: ecsedy@yahoo.co.uk)
A cikk a Creative Commons Attribution-NonCommercial 4.0 International License (https://creativecommons.org/licenses/by-nc/4.0) feltételei szerint publikált Open Access közlemény, melynek szellemében a cikk nem kereskedelmi célból bármilyen médiumban szabadon felhasználható, megosztható és újraközölhető,
feltéve, hogy az eredeti szerző és a közlés helye, illetve a CC License linkje és az esetlegesen végrehajtott módosítások feltüntetésre kerülnek.