Jelen közlemény egy 969 bipoláris beteg bevonásával végzett prospektív, obszervációs, beavatkozással nem járó, 6 hónapig tartó, multicentrikus, ambuláns vizsgálatáról számol be, melynek keretében adatokat gyűjtöttünk a betegek lamotrigin kezelés mellett bekövetkező állapotváltozásáról különös tekintettel a relapszus rátára, az esetleges szuicidális magatartás alakulására, és a nemkívánatos eseményekre. A vizsgálatba 969 beteg lépett be és 961-en (99%) be is fejezték azt. A betegek a lamotrigint az esetek döntő többségében kiegészítő, a már fennáló antidepresszív és/vagy antipszichotikus gyógyszerelés kiegészítéseként kapták.
A hat hónapig tartó vizsgálat végére a betegek 38%-a került teljes remisszióba, és a 3. hónap után bekövetkező relapszus ráta 24% volt. Nemkívánatos események igen ritkán (1%-ban) jelentkeztek, és a terápia megszakítását egyetlen esetben sem indokolták. A vizsgálat kezdetén a betegek 17%-ánál állott fenn klinikailag jelentős szuicid rizikó, és ez a kezelés hat hónapja alatt fokozatosan 2,1%-ra csökkent. Szuicid kísérlet vagy befejezett öngyilkosság a vizsgálat során nem fordult elő. Az eredmények szerint a lamotrigin hatékony és jól tolerálható készít- mény bipoláris betegek akut és hosszabb távú kezelésében.
(Neuropsychopharmacol Hung 2015; 17(1): 007–013)
Kulcsszavak: bipoláris betegség, lamotrigin terápia, remisszió, relapszus, szuicid rizikó
r
ihmerz
oltáN1, g
oNdaX
éNia1 ésK
álmáNJ
áNos21 Semmelweis Egyetem, ÁOK, Klinikai és Kutatási Mentálhigiénés Osztály, Budapest
2 Szegedi Tudományegyetem, ÁOK, Pszichiátriai Klinika, Szeged
A
bipoláris affektív (mániás-depressziós) betegség az unipoláris depresszió, a szorongásos beteg- ségek és a kóros szerhasználat után a pszichiátriá- ban a negyedik leggyakoribb kórkép. Kiemelt nép- egészségügyi jelentőségét aláhúzza az a WHO adat is, miszerint 1990-ben a világon a leggyakrabban keresőképtelenséget okozó első tíz betegség között tartották nyilván. Költséghatékonysági vizsgálatok szerint a nem kezelt bipoláris betegségre visszavezet- hető, anyagilag is megfogalmazható társadalmi kár (öngyilkosság, öngyilkossági kísérlet, tartós betegál- lomány, korai rokkantosítás, stb.) sokal nagyobb, mint a betegséggel kapcsolatos kezelési költségek (Murray és Lopez, 1996; Kleinman és mtsai, 2005; Schoeyen és mtsai, 2011). Nemzetközileg elfogadott diagnosz- tikai kritériumok alapján történt felmérés szerint a bipoláris betegségek előfordulása Magyarország felnőtt lakosságában a világon a legmagasabbak közé tartozik: a bipoláris I és II betegség együttes élettar- tam, 1 éves és 1 hónapos prevalenciái 5,0%, 2,7% és 1,4% (Szádóczky és mtsai, 2000; American Psychiatric Association, 2002; Grunze és mtsai, 2002; Rihmer és Angst, 2005, 2009).A bipoláris betegség, (mind az I, mind a II típust illetően) kezelés nélkül az esetek közel 90%-ában visszatérően zajló, élethossziglan tartó betegség.
Az aktuális epizódok gyakorisága nagy egyedi kü- lönbségeket mutat, az esetek kb. 10-15%-ában ra- pid ciklusú lefolyás alakul ki (évente négy vagy több affektív epizód), ez gyakrabban észlelhető nőbete- geknél, szubklinikus vagy manifeszt hipothireózis mellett és sokszor a hangulatstabilizáló nélkül adott antidepresszívum precipitáló szerepe is igazolható.
Az életkor előrehaladtával a mániás epizódok gyakori- sága és intenzitása csökken, a depressziósaké fokozó- dik. A nem kezelt bipoláris betegeknél a leggyakrabban észlelhető komplikációk a tartós munkaképtelenség, korai rokkantosítás, másodlagos alkohol-, illetve drogbetegség, családok széthullása, fokozott szoma- tikus (főleg kardiovaszkuláris és cerebrovaszkuláris) morbiditás és mortalitás, valamint a szuicidium.
A bipoláris I és II betegek a populációs kontrollhoz képest szignifikánsan (kb. kétszer) gyakrabban kerül- nek rokkantosításra, és bár az összlakosságban jóval gyakoribb a korai rokkantosítás az alacsonyabb iskolai végzettségűeknél, bipoláris betegeknél ilyen kapcsolat
nincsen. A nem kezelt bipoláris betegség legsúlyosabb szövődménye az öngyilkossági kísérlet és a befejezett öngyilkosság. A bipoláris betegek kb. felének volt már legalább egy szuicid kísérlete és a bipoláris betegek aránya a befejezett öngyilkosságot elkövetők között többszörösen haladja meg a populációban észlelhető prevalenciát. Az összes pszichiátriai kórkép közül a bipoláris betegség, és különösen a bipoláris II típus esetén a legmagasabb a befejezett öngyilkosság rizi- kója, és sajnálatos módon a bipoláris zavaroknak ez a formája a leginkább aluldiagnosztizált és legkevésbé megfelelően kezelt (Ghaemi és mtsai, 2002; Rihmer és Kiss, 2002; Rihmer és Angst, 2005, 2009; Goodwin és Jamison, 2007; Schoeyen és mtsai, 2011). Ugyan- akkor meggyőző adatok vannak arra vonatkozólag, hogy a profilaktikus kezelésben részesülő bipoláris betegek szuicid halálozása szignifikánsan csökken (Ahrens és Müller-Oerlinghausen, 2001; Rihmer és Kiss, 2002; Baldessarini és mtsai, 2006; Goodwin és Jamison, 2007; Sondergard és mstai, 2008; Rihmer és Gonda, 2013).
A lítium mellett a valproátról és a lamotriginről és a karbamazepinről bizonyított, hogy mind a má- niás, mind a depressziós mind a kevert affektív epi- zódokra vonatkozóan profilaktikus hatékonyságuk szignifikánsan meghaladja a placebóét, és legalábbis statisztikai értelemben egyenértékű a lítiuméval. A lí- tium hatékonyabb a mániás epizódok profilaxisában, a lamotrigin viszont a depressziós epizódok kivédését illetően, amely depressziós epizódok a hosszútávú le- folyás során körülbelül tízszer gyakoribbak a mániás/
hipomániás epizódoknál (Judd és mtsai, 2002; 2003;
(Goodwin, 2003; Goodwin és mtsai, 2004; Goodwin és Jamison, 2007; Yatham és mtsai, 2009). A valproát egyformán hatékony mindkét epizód megelőzésőben, és különösen azoknál, akik anamnézisében pszicho- tikus vagy diszfóriás mánia, kevert affektív epizód vagy rapid ciklusú lefolyás szerepel. A lamotriginnek akut antidepresszív hatása is van, és a profilaktikus értelemben vett lamotrigin-reszponderekre jellemző a családi és egyéni anamnézisben szereplő komorbid szorongásos, illetve alkohol-/drogbetegség, bipolá- ris II diagnózis, atípusos depressziós tünetek, fluk- tuáló, gyakran rapid ciklusú lefolyás és a megelő- zően lítiumra mutatott kedvezőtlen klinikai válasz.
Karbamazepinre elsősorban a bipoláris II diagnózisú, gyakran pszichotikus tünetekkel és komorbid pszi- chiátriai betegségekkel jellemzett páciensek egy része reagál jól. (American Psychiatric Association, 2002;
Calabrese és mtsai, 2003; Goodwin, 2003; Goodwin és mtsai, 2004; Grof, 2003; Keck és McElroy, 2003;
Gruenze és mtsai, 2004; Goodwin és Jamison, 2007;
Geddes és mtsai, 2009; Yatham és mtsai, 2009). Mivel bipoláris betegségben az öngyilkos magatartás leg- gyakrabban major depressziós epizód során (ritkáb- ban kevert állapotokban) fordul elő (Goodwin és Jamison, 2007; Rihmer, 2007), joggal tételezhető fel, hogy a lítiumon kívül egyéb hatékony hangulatstabi- lizáló gyógyszerek is rendelkeznek a fázisprofilaktikus effektuson túl szuicidprevenciós hatással.
módszer
Vizsgálati terv, beteganyag és módszerek
A jelen prospektív, obszervációs, beavatkozással nem járó, 6 hónapig tartó, multicentrikus, ambuláns vizs- gálat keretében adatokat gyűjtöttünk a vizsgálatban résztvevő bipoláris betegek lamotrigin (Lamolep, Richter Gedeon Nyrt.) kezelés mellett bekövetkező állapotváltozásáról különös tekintettel a relapszus rátára, az esetleges szuicidális magatartás alakulá- sára, a nemkívánatos eseményekre valamint a betegek munkaképességének és életminőségének alakulására és a kezeléssel való elégedettségére. A bevételi krité- riumok: olyan ambulánsan észlelt BNO-10 szerint kórismézett bipoláris beteg (bipoláris I, bipoláris II és szkizoaffektív betegség mániás, depressziós vagy kevert típusa), aki a pszichiáter szakorvosa szerint lamotrigin kezelésre (is) szorul és megelőzőleg még nem kapott lamotrigint, 18 év feletti életkor, fogamzóképes korban lévő nők esetében bizton- ságos fogamzásgátlás, részletes (szóbeli és írásbeli) felvilágosítás után adott önkéntes írásbeli beleegye- zés. Az első vizitet (szűrés, betegbevétel) követően a betegek kontrollja a vizsgálat 6 hónapja során össze- sen még négy alkalommal történt (Vizit-2: 1 hónap vége, Vizit-3 második hónap vége, Vizit-4 harmadik hónap vége és Vizit-5 a hatodik hónap vége, záró vizit). Természetesen állapotromlás vagy egyéb ok- ból kifolyólag a betegek bármikor rendkívüli vizi- ten is részt vehettek. A betegek állapotának, illetve az állapot változásának dokumentálására a Clinical Global Impression-Severity (CGI-S, Guy, 1997), és a Clinical Global Impression-Improvement (CGI-I) skálák, (Guy, 1997) a szuicid rizikó megitélésére a Risk Assessment Suicidality Scale (RASS) (Fountoulakis és mtsai, 2012), a munkaképesség felmérésére a Social Adjustment Scale (SAS, Weismann és Bothwell,1976) míg az életminőség és megelégedettség detektálá- sára a Quality of Life Enjoyment and Statisfaction Questionnaire (Q-LES-Q) (Endicott és mtsai, 1993) skálákat használtuk. A Richter Gedeon Nyrt. által szponzorált, az egész országra kiterjedő vizsgálatban
226 centrum és 132 pszichiáter szakorvos vett részt, egy szakorvos több centrumhoz/rendeléshez is tartoz- hatott. A vizsgálatot az illetékes Etikai Bizottság a be- nyújtott dokumentáció áttekintése után engedélyezte.
A statisztikai értékelés az SAS 9.3 programcso- maggal történt. Jelen közleményünkben a betegeknek a lamotrigin terápia hatására bekövetkező állapot- változásáról, a relapszus rátáról, a nemkívánatos ese- ményekről és a szuicid magatartásról számolunk be.
eredményeK
Összesen 1179 bipoláris beteg került szűrésre és a be- választási kritériumoknak 969 beteg, 662 nő (68,3%) és 307 férfi (31,7%) felelt meg. Ennyien léptek be a vizsgálatba és 961-en (99%) fejezték be azt, drop- outra 8 esetben került sor. A betegek diagnózisa, illetve aktuális állapota a vizsgálatba való belépéskor:
• bipoláris betegség, hipománia, n=28;
• bipoláris betegség, mánia, nem pszichotikus, n=25;
• bipoláris betegség, mánia, pszichotikus, n=11;
• bipoláris depresszió, enyhe vagy középsúlyos, n=180;
• bipoláris depresszió, súlyos, nem pszichotikus, n=122;
• bipoláris depresszió, súlyos, pszichotikus, n=21;
• bipoláris betegség, kevert tünettan, n=508;
• bipoláris betegség, remisszióban, n=6;
• bipoláris betegség, egyéb vagy nem meghatáro- zott, n=50;
• szkizoaffektív betegség, mániás típus, n=2;
• szkizoaffektív betegség, depressziós típus, n=2;
• szkizoaffektív betegség, kevert típus, n=4.
A vizsgálat kezdetekor 139 beteg (14,3%) kapott lamotrigin monoterápiát, és 830 egyéb pszichotróp szert is; a kombinációkat illetően 41,2% kapott egy má- sik, 79,1% kettő másik, 92,7% három másik pszicho- tróp szert is, a többiek 4-8 egyéb gyógyszert kaptak.
A kombinációs terápiák megoszlása: antidepresszívum is 548 beteg (66,0%), antipszichotikum is: 311 beteg (37,5%), axiolitikum is: 149 beteg (18,0%), altató is 2 beteg (5,1%). A lamotrigin kezdő dózisa 25 mg/nap volt, a legmagasabb dózis 600 mg/nap, az átlagos dózis a vizsgálat tartama alatt napi 146,1 mg volt.
Klinikai válasz: remisszió és relapszus ráta
A vizsgálat kezdetén egyetlen beteg sem kapott 0, 1 vagy 2 pontot a CGI-S skálán (nem eldönthető, nem
beteg, határeset), 855-en (88,5%) tartoztak az enyhe- középsúlyos (CGI-S pontszám 3, 4, vagy 5) és 110-en (11,3%) a súlyos, illetve a legsúlyosabb (CGI-S pont- szám 6 vagy 7) csoportba. A vizsgálat előrehaladtával a CGI-S 0,1, vagy 2 pontot mutató betegek (tünet- mentes vagy határeset) aránya fokozatosan nőtt;
a 2. viziten (1. hónap vége) 38 (3,9%), a 3. viziten (2. hónap vége) 126 (13,0%), a 4. vizitnél (3. hónap vége) 239 (24,7%) míg a vizsgálat végén (5. vizit, 6. hónap vége) 364 (37,7%) volt. A vizsgálat végére tehát a betegek közel 40%-a teljes remisszióba került.
A súlyos vagy a legsúlyosabb kategóriába (CGI-S:
6 vagy 7 pont) eső betegek száma a kezdeti 110-ről (11,5%) csökkenve a 2. vizit során 44 (4,5%), a 3. vi- zitnél 18 (1,8%), a 4. viziten 17 (1,7%) és a vizsgálat végén (5. vizit) 13 (1,3%) volt. Ugyanez a javulás tük- röződik a betegség súlyosságát jelző CGI-S értékek folyamatos mérséklődésében is, amely a kezdeti 4,6- ról a vizsgálat végére folyamatosan 2,9-re csökkent (Friedman teszt: p<0,001, 1. és 2. táblázat). Azon 239 beteg közül, akik a 4. vizit során (3. hónap vége) remisszióba kerültek (CGI-S pontszám 0, 1 vagy 2) 57 betegnél (23,8%) következett be relapszus a vizsgá- lat végére. Miután a vizsgálat végére (5. vizit, 6. hónap vége) remisszióba került betegek esetében a vizsgálat befejezése miatt az esetlegesen később bekövetkező relapszus nem ismert tehát a 6. hónap utáni relapszus ráta nem számítható, a záró vizitkor észlelt visszaesé- sek arányát (23,8%) az utolsó előtti viziten (4. vizit, 3. hónap vége) remisszióba került 239 betegből lehe- tett számolni csupán. Ugyanakkor mivel a 4. és 5. vizit között eltelt 3 hónap alatt további 125 beteg került remisszióba, és közülük is valószínű, hogy többen visszaestek és az ő relapszusuk végülis a záró vizit során detektálásra került, nagyon valószínű, hogy a 4. vizit során remisszióba került betegek relapszus rátája a 23,8%-nál alacsonyabb. A visszaeső betegek- nél a relapszusig eltelt idő átlagosan 87,4 nap volt (legrövidebb 14 nap, leghosszabb 218 nap). Nem volt összefüggés a betegek állapotának kiindulási súlyos- sága (CGI-S) és a relapszusok ténye között.
Nemkívánatos események
A vizsgálat során a vizsgálók 9 betegnél (0,76%) össze- sen 12 nemkívánatos eseményt jelentettek (6 betegnél 1, 3 betegnél 2 esemény). A nemkívánatos események közül 7 enyhe, 4 mérsékelt és 1 súlyos intenzitású volt (állapotrosszabbodás miatti kórházi felvétel és keze- lés). A többi nemkívánatos esemény: bőrkiütések (2 eset, tüneti terápiára gyógyultak és nem kellett emiatt a terápiát megszakítani), hányinger (2 eset), álmosság,
szedáltság (1 eset), jelentős (10 kg) testsúlygyarapodás (1 eset), hiperszaliváció (2 eset), hőhullámok (1 eset) ataxia (1 eset) és enyhe hipománia (1 eset) voltak.
Befejezett öngyilkosság vagy öngyilkossági kísérlet a vizsgálat során nem történt. Nemkívánatos esemény miatti rendkívüli vizitre a vizsgálat során nem került sor. A vizsgálat során 8 kiesett betegnél a drop-out okai: mellékhatás (mérsékelt), 2 beteg, hatástalanság, compliance hiánya, külföldre távozás, állapotrosz- szabbodás miatti kórházi felvétel, tünetmentesség miatt nem vállalta a további terápiát, nem jött vissza kontrollra 1-1 beteg.
Szuicid magatartás
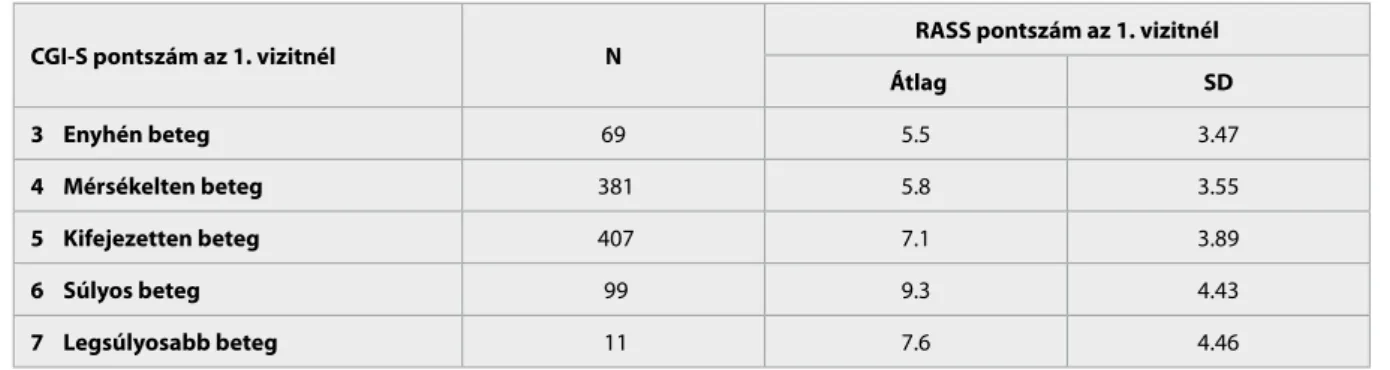
A vizsgálat kezdetén 233 beteg (24,1%) számolt be arról, hogy életében legalább egy alkalommal öngyil- kossági kísérletet követett el és 83 beteg (8,6%) egynél több kísérletről számolt be. Mint ahogyan ez várható is volt, az első vizit során elért CGI-S skála (súlyosság) és a RASS skála (szuicid rizikó) átlagértékei párhuza- mosan haladtak, vagyis gyenge, de szignifikáns pozitív korreláció volt közöttük; minél súlyosabbb volt az aktuális állapot (CGI-S 3-tól 7-ig) annál magasabb volt a szuicid rizikót jelző RASS pontszám (r=0,25, ld. 3. táblázat). A vizsgálat során sem szuicid kísérlet sem szuicid intenció miatti kórházi felvétel nem tör- tént. A RASS skála alapján az első vizitnél 805 betegnél (83%) elhanyagolható volt a szuicid rizikó és csak 4 betegnél (0,4%) állott fenn kifejezett öngyilkossági veszély, de a további vizitek során kifejezett szuicid ri- zikó már egy esetben sem állott fenn. Közepes szuicid rizikó az első vizit során 160 betegnél (16,5%) volt jelen, és a további vizitek során ez az arány fokozato- san csökkent (2. vizit, 59 beteg, 6,1%, 3. vizit 22 beteg, 2,3%, 4. vizit 21 beteg, 2,2%, 5. vizit 20 beteg, 2,1%, 2. táblázat). A RASS skála átlagértékei a vizsgálat vé- gére remisszióba került betegeknél (5. vizit, CGI-S 0,1 vagy 2 pont) numerikusan ugyan valamivel ala- csonyabbak voltak (4,548) mint akik az 5. vizit során nem kerültek remisszióba (tehát a CGI-S alapján 3, 4, 5, 6 vagy 7 pontot kaptak, 4,654), de a különbség matematikailag nem szignifikáns, p = 0,3).
megbeszélés
A jelen, nyílt, obszervációs, beavatkozással nem járó, multicentrikus, ambuláns, prospektív vizsgálat so- rán bipoláris betegeknél a már megelőzőleg alkal- mazott pszichotróp gyógyszerek mellett bevezetett, vagy monoterápiában alkalmazott lamotrigin terá- pia az irodalmi adatoknak megfelelően hatékonynak
bizonyult a betegek állapotának javulását illetően (Calabrese és mtsai, 2003; Goodwin és mtsai, 2004;
Geddes és mtsai, 2009): a betegek közel 40%-a került teljes remisszióba a 6 hónapos vizsgálat végére, és a 3. hónap végén remisszióba került betegek 24%-ánál volt relapszus a vizsgálat második három hónapja alatt.
Mivel a betegek többsége (85,7%) a lamotrigin terápiát a már folyamatban lévő farmakoterápiához kiegé- szítő (add-on) gyógyszerként kapta, az eredményeket a fentebb idézett, randomizált, placebo kontrollált lamotrigin monoterápiás vizsgálatok eredményei- nek pontosan megfeleltetni nem lehet, de kétségtelen, hogy a jelen vizsgálatban észlelt javulás/remisszió nagyságrendje és a relapszus ráta a hivatkozott vizs- gálatok eredményeivel egy nagyságrendben van.
A betegek az esetek döntő többségében (831 beteg, 86%) a lamotrigint major depressziós vagy kevert állapot miatt kapták, ezért a jelentős javulás minden bizonnyal elsősorban a lamotrigin antidepresszív (Geddes és mtsai, 2009), illetve hangulatstabilizáló (Calabrese és mtsai, 2003; Goodwin és mtsai, 2004;
Grunze és mtsai, 2004; Yatham és mtsai, 2009) hatásá- nak köszönhető. Vizsgálatunkban a lamotrigin terápi- ával összefüggésbe hozható nemkívánatos események aránya és intenzitása szerencsére igen alacsony volt.
Ennek egyik oka az lehet, hogy a már megelőzőleg folyamatosan adagolt pszichotróp gyógyszerek mellé bevezetett új gyógyszer esetén feltehetőleg ritkábban detektálhatók új mellékhatások, mint ha az adott szert monoterápia formájában, addig gyógyszeres kezelés- ben még nem részesült betegnél vezetjük be.
Az irodalmi adatoknak megfelelően (Rihmer és Kiss, 2002; Goodwin és Jamison, 2007) a vizsgálat- ban résztvevő bipoláris betegek 24%-ának már volt legalább egy szuicid kísérlete, és klinikailag jelentős szuicid rizikó a vizsgálat kezdetén a betegek 17%- ánál fordult elő. Ez a veszély vizsgálat végére folya- matosan 2,1%-ra csökkent, és a csökkenés mértéke szignifikánsan nagyobb volt a remisszióba került, mint a remisszióba nem került betegeknél. Ezen, a klinikai állapot javulásával párhuzamosan bekö- vetkező szuicid rizikó csökkenés jól megfelel azon irodalmi adatoknak, miszerint affektív betegeknél (és elsősorban major depresszióban) az öngyilkos- sági veszély állapot- és súlyosság-függő, és a javulás/
gyógyulás bekövetkeztével az öngyilkossági veszély nagyságrenddel csökken, illetve elmúlik (Ahrens és Müller-Oerlinghausen, 2001; Baldessarini és mtsai, 2006; Goodwin és Jamison, 2007; Sondergard és mstai, 2008; Rihmer és Gonda, 2013). Összességében tehát elmondható, hogy a lamotrigin a jelen vizsgálatban (is) hatékony, biztonságos terápiának bizonyul a bipo-
CGI-S pontszám
1. vizit 2. vizit 3. vizit 4. vizit 5. vizit
N % N % N % N % N %
0-1 0 0 38 3.9 126 13.0 239 24.7 363 37.7
3-5 859 88.5 886 91.2 824 85.1 709 73.5 585 60.1
6-7 110 11.5 44 4.5 18 1.8 17 1.7 13 1.3
969 968 968 965 961
1. táblázat A betegek CGI-S értékeinek megoszlása a 6 hónapos vizsgálat során
Vizit CGI-S Szuicid rizikó *
átlag SD N %
1. Kezdő vizit 4.6 0.82 161 16.9
2. 1. hónap vége 4.2 0.89 59 6.1
3. 2. hónap vége 3.6 1.00 22 2.3
4. 3. hónap vége 3.2 1.08 21 2.2
5. 6. hónap vége 2.9 1.14 20 2.1
* A RASS skála alapján klinikailag jelentős szuicid rizikót mutató betegek
2. táblázat A CGI-S pontszámok és az öngyilkossági rizikó alakulása a 6 hónapos vizsgálat során
CGI-S pontszám az 1. vizitnél N RASS pontszám az 1. vizitnél
Átlag SD
3 Enyhén beteg 69 5.5 3.47
4 Mérsékelten beteg 381 5.8 3.55
5 Kifejezetten beteg 407 7.1 3.89
6 Súlyos beteg 99 9.3 4.43
7 Legsúlyosabb beteg 11 7.6 4.46
3. táblázat A betegség kezdeti súlyossága (CGI-S) és a RASS (szuicid rizikó) közötti összefüggés a vizsgálat kezdetén
r= 0.25, p <0.05
láris betegek akut és hosszabb távú kezelésében, ami a globális klinikai javuláson kívül megmutatkozik a bipoláris betegséggel nagyon gyakran együtt járó szuicid rizikó csökkenésében is.
Bipolar disorders and recurrent depression. Oxford University Press, New York.
12. Grof P, Duffy A, Cavazzoni P. és mtsai. (2003): Is response to prophylactic lithium a familal trait ? J Clin Psychiatry,63, 942-947.
13. Grunze H, Kasper S, Goodwin G. és mtsai. (2002): World Fed- eration of Societies of Biological Psychiatry (WFSBP) Guide- lines for biological treatment of bipolar disorders, Part I: Treat- ment of bipolar depression. World J Biol Psychiatry, 3, 115-124.
14. Guy W, ed. Clinical Global Impression (CGI). ECDEU Assess- ment Manual for Psychopharmacology. Rockville, MD: US De- partment of Health, Education, and Welfare; 1976.
15. Judd LL, Akiskal HS, Schettler PJ. és mtsai. (2002): The long- term natural history of the weekly symptomatic status of bipo- lar I disorder. Arch Gen Psychiatry, 59, 530-537.
16. Judd LL, Akiskal HS, Schettler PJ. és mtsai. (2003): A prospec- tive investigation of the natural history of the long-term weekly symptomatic status of bipolar II disorder. Arch Gen Psychiatry, 60, 261-269.
17. Kleinman NL, Brook RA, Rajagopalan K. és mtsai (2005):
Lost time, absence costs, and reduced productivity output for employers with bipolar disorder. J Occup Environ Med, 47:
1117-1124.
18. Keck, PE, Jr. és McElroy S. (2003): Redefining mood stabiliza- tion. J Affect Disord, 73, 163-169.
19. Murray CJ. és Lopez AD. (1996): The Global Burden of Disease, World Health Organization, Geneva.
20. Rihmer Z. és Kiss K. (2002): Bipolar disorders and suicidal be- haviour. Bipol Disord, 4, (Suppl. 1), 21-25.
21. Rihmer Z. és Angst J. (2005): Epidemiology of bipolar dis- order. In.: Handbook of Bipolar Disorder (Eds.: Kasper S. és Hirschfeld RMA.), Marcel Dekker, New York. pp. 21-35.
22. Rihmer Z. (2007): Suicide risk in mood disorders. Curr Opin Psychiatry, 20: 17-22.
23. Rihmer Z, Angst J. (2009): Mood disorders - Epidemiology. In:
Kaplan and Sadock’s Comprehensive Textbook of Psychiatry, 9th edition, (Eds. Sadock BJ., Sadock VA., Ruiz P.) Lippincott Williams and Wilkins, Baltimore, 2009, pp. 1645-1653.
24. Rihmer Z, Gonda X. (2013): Pharmacological prevention of suicide in patients with major mood disorders. Neurosci Bio- behav Rev, 37: 2398-2403.
25. Schoeyen HK, Birkenaes AB, Vaaler AE. és mtsai. (2011): Bipo- lar disorder patients have similar levels of education bot lower socio-economic status than the general population. J Affect Disord, 129: 68-74.
26. Sondergard L, Lopez AG, Andersen PK. és mtsai (2008): Mood stabilizing pharmacological treatment in bipolar disorders and risk of suicide. Bipol Disord, 10: 87-94.
27. Szádóczky E, Papp Z, Vitrai J. és mtsi. (2000): A hangulat- és szorongásos zavarok előfordulása a felnőtt magyar lakosság körében. Orv. Hetil, 141, 17-22.
28. Weissman MM, Bothwell S. (1976): Assessment of social adjust- ment by patient self-report. Arch Gen Psychiatry. 33(9):1111-5.
29. Yatham LM, Kennedy SH, Schaffer A, és mtsai. (2009): Cana- dian Network for Mood and Anxiety Treatments (CANMAT) and International Society for Bipolar Disorders (ISBD) col- laborative update of CANMAT guidelines for the management of patients with bipolar disorder: Update 2009. Bipol Disord, 11: 225-255.
Köszönetnyilvánítás. A szerzők köszönetüket fejezik ki a vizsgálat lebonyolításában résztvevő pszichiáter kolléga- nőknek és kollégáknak.
Nyilatkozat. A vizsgálat kivitelezése és a közlemény megírása a Richter Gedeon Nyrt. támogatásával készült.
Levelező szerző: Rihmer Zoltán, 1125 Budapest, Kútvölgyi út 4.
E-mail: rihmer.zoltan@med.semmelweis-uiv.hu
irodalom
1. Ahrens B. és Müller-Oerlinghausen B. (2001): Does lithium exert an independent antisuicidal effect? Pharmacopsychiatry, 34, 132-136.
2. American Psychiatric Association. (2002): Practice guideline for the treatment of patients with bipolar disorder (Revision).
Am J Psychiatry 159, (Suppl. 1) 1-50.
3. Baldessarini, RJ, Tondo L, Davis P. és mtsai. (2006): Decreased risk of suicides and attempts during long-term lithium treat- ment: A meta-analytic review. Bipol Disord, 8: 625-639.
4. Calabrese JR, Vieta E. és Shelton MD. (2003): Latest mainte- nance data on lamotrigine in bipolar disorder. Eur Neuropsy- chopharmacol, 13, 57-66.
5. Endicott J, Nee J, Harrison W, Blumenthal R. (1993): Quality of Life Enjoyment and Satisfaction Questionnaire: A New Measure.
Psychopharmacol Bull, 29(2):321-326.
6. Fountoulakis KN, Pantoula E, Siamouli M. és mtsai, (2012):
Development of the Risk Assessment Suicidality Scale (RASS):
A population-based study. J Affect Disord, May; 138(3):
449-57.
7. Geddes JR, Calabrese JR, Goodwin GM. (2009): Lamotrigine for treatment of bipolar depression: Independent meta-analysis and meta-regression of individual patient data from five ran- domised trials. Br J Psychiatry, 194: 4-9.
8. Ghaemi SN., Ko JK., Goodwin FK. (2002): „Cade’s Disease”
and beyond: Misdiagnosis, antidepressant use, and proposed definition for bipolar spectrum disorder. Can J Psychiatry, 47, 125-134.
9. Goodwin GM. For the Consensus Group of the British Association for Psychopharmacology. (2003): Evidence-based guidelines for treating bipoloar disorder: Recommendations for the British Association for Psychopharmacology. J Psy- chopharmacol, 17, 149-173.
10. Goodwin GM, Bowden CL, Calabrese JR. és mtsai (2004):
A pooled analysis of 2 placebo-controlled 18-month trials of lamotrigine and lithium maintenance in bipolar I disorder.
J Clin Psychiatry, 65, 432-441.
11. Goodwin FK, Jamison KR. (2007): Manic-Depressive Illness.
The present paper describes a 8-month prospective, observational, non-intervention multi- centric study in 969 bipolar patients, where data were obtained on changes during lamot- rigine treatment with special focus rates of relapse, suicidal behaviour and adverse events.
969 patients entered the study and 961 patients (99%) completed the study. Patients received lamotrigine mostly as an add-on treatment in addition to ongoing antidepressant and/or antipsychotic medication. By the end of the six-month treatment period 38% of patients achieved remission and rate of relapse after three months was 24%. Rate of adverse events was very low (1%) and they in no case led o termination of therapy. At baseline 17% of patients had clinically significant suicide risk which gradually decreased to 2.1% during the 6-month study period. No suicide attempt or completed suicide ook place during the study period.
Results indicate that lamotrigine is an effective and well-tolerated treatment for the acute and long-term treatment of bipolar patients.
Keywords: bipolar disorder, lamotrigine, remission, relapse, suicide risk