E R E D E T I K Ö Z L E M É N Y E K
Kettősballon-enteroszkópiás
vizsgálatoknál végzett altatások során szerzett hazai tapasztalatok
Beteg-autonómia az anesztéziában
Zubek László dr.
1■
Szabó Léna dr.
2■
Gál János dr.
1Lakatos Péter László dr.
3■
Papp János dr.
3■
Élő Gábor dr.
1Semmelweis Egyetem, Általános Orvostudományi Kar, 1Aneszteziológiai és Intenzív Terápiás Klinika,
2II. Gyermekgyógyászati Klinika, 3I. Belgyógyászati Klinika, Budapest
A kettős ballonos enteroszkópia elvégzéséhez megfelelő mélységű anesztézia szükséges a vizsgálat hossza és kellemet- lensége miatt. A szakirodalom alapján a vizsgálatoknál leggyakrabban éber szedációt alkalmaznak világszerte. Célki- tűzés: A szerzők vizsgálták, hogy a beavatkozás biztonságosan elvégezhető-e intubációs narkózisban, illetve bizonyí- tani kívánták, hogy az általános érzéstelenítés választható szedálási módszer kettősballon-enteroszkópiákhoz a páciens fi zikális állapotától függetlenül. Módszer: Retrospektív vizsgálatot végeztek a Semmelweis Egyetem I. Belgyógyászati Klinikáján intubációs narkózisban kettősballon-enteroszkópián átesett betegek körében. A betegeket csoportosítot- ták nem, kor és fi zikális státus alapján. Az altatási jegyzőkönyvben rögzítették az altatás hosszát, a felhasznált gyógy- szerek mennyiségét és az előforduló aneszteziológiai szövődményeket. Eredmények: Száznyolc intubációs narkózis adatait összesítették. Maradandó aneszteziológiai szövődmény nem történt, a leggyakoribb altatási mellékhatások a hipotenzió (30,55%), a deszaturáció (21,29%) és az apnoe (17,59%) voltak. Ezek a szövődmények szignifi kánsan gyakoribbak voltak a több társbetegséggel rendelkező csoportban, viszont gyakoriságuk nem nőtt a gyógyszerek mennyiségének növekedésével vagy a vizsgálat hosszával. Következtetések: Vizsgálatuk megerősíti, hogy az intubációs narkózis legfontosabb előnye más altatási módszerekhez képest a stabil légút biztosítása, a gyakori szövődménynek számító deszaturáció és apnoe könnyű elháríthatósága, illetve az aspiráció megakadályozása. A több társbetegséggel rendelkező betegcsoportban az észlelt altatási szövődmények száma ugyan meredeken növekedett, de ezek intubációs narkózisban könnyen elháríthatóak voltak, ezért ebben a csoportban fokozottan ajánlott ez az altatási mód. A jó egészségi állapotú betegcsoportokban a betegek választása alapján az éber szedáció mellett alternatíva lehet az intubációs narkózis. Orv. Hetil., 2010, 48, 1976–1982.
Kulcsszavak: kettősballon-enteroszkópia, intubációs narkózis, éber szedáció, mély szedáció, vénás szedáció, beteg- jogok, tájékozott beleegyezés, betegek önrendelkezése
General anesthesia during double balloon enteroscopy – Hungarian experiences
Double balloon enteroscopy needs suffi cient sedation technique, because the examination is uncomfortable and lengthy. The most prevalent sedation method is conscious sedation world-wide. Aim: To demonstrate that double balloon enteroscopy examination can also be safely performed in general anesthesia with intubation and that this method can be an option in patients with severe multiple morbidities. Methods: A retrospective evaluation of intuba- tion narcosis in patients undergoing double balloon enteroscopy was performed at the 1st Department of Internal Medicine, Semmelweis University. Patients were grouped based on gender, age and physical state. Anesthesia records included the duration of anesthesia, the quantities of medications used and anesthesia-related complications. Results:
Data obtained from 108 general anesthesia cases were analyzed. There were no permanent anesthesia-related com- plications in the period examined. The most frequent side effects of anesthesia were hypotension (30.55%), desatura- tion (21.29%), and apnea (17.59%). These complications were signifi cantly more frequent among patients with
multiple morbidities; however, their incidence was not proportional with the quantity of the medications used or the duration of anesthesia. Conclusion: The fi ndings confi rm that the most important advantage of general anesthesia over other methods is that it ensures stable airways, which makes it easy to counter-act frequent complications such as desaturation, apnea and aspiration. The number of complications of anesthesia was higher among patients with multiple morbidities, but these complications could be easily overcome in all patient groups. Therefore, this method is highly recommended for patients with multiple morbidities. Intubation narcosis can be also a viable option of conscious sedation for patients without co-morbidities. Orv. Hetil., 2010, 48, 1976–1982.
Keywords: double balloon enteroscopy, general anesthesia with intubation, conscious sedation, deep sedation, ve- nous sedation, patients rights, informed consent, patient’s autonomy
(Beérkezett: 2010. május 31.; elfogadva: 2010. október 7.)
Rövidítések
ASA P1, P2, P3 = az Amerikai Aneszteziológiai Társaság által kidolgozott fi zikális státuscsoportok (ASA I.-II.-III.); COPD
= krónikus obstruktív tüdőbetegség; DBE = kettősballon- enteroszkópia; IBD = gyulladásos bélbetegség; IBS = irritábilis bél szindróma; OGIB = ismeretlen eredetű gastrointestinalis vérzés; PCA = betegkontrollált anesztézia; TCI = célkontrol- lált infúziós szisztéma
A gasztroenterológiai endoszkópos vizsgálatokat világ- szerte egyre nagyobb százalékban valamilyen szedáció mellett vagy altatásban végzik, de még napjainkban is történik szedáció nélküli gasztroszkópia, illetve kolo- noszkópia [1]. Az anesztézia elterjedésének egyik oka, hogy a szedációban részesült betegek elégedettebbek, mivel kevésbé emlékeznek a beavatkozásra, és a fájda- lom-, illetve diszkomfortérzésük is kisebb. Másik oka az, hogy így a gasztroenterológus olyan betegeket is meg tud vizsgálni, akik szedáció nélkül vizsgálhatatlanok len- nének pszichés alkalmatlanság vagy a beavatkozás alatt észlelt erős hasi fájdalom miatt.
A gasztroenterológiai szedáció terjedésének azonban vannak akadályai is [2]. Egyrészt az altatás személyi és tárgyi feltételeinek biztosítása jelentősen megdrágítja a vizsgálatot, másrészt magának az altatásnak is lehet- nek enyhébb vagy súlyosabb szövődményei [3]. Szakiro- dalmi adatok alapján a szövődmények több mint 50%-a cardiopulmonalis komplikáció (aspiráció, légúti elzáró- dás, hipoventiláció, vasovagalis epizód, túlszedálás).
Egyelőre arról sincs egyértelmű álláspont a szakiroda- lomban, hogy a szedálást gasztroenterológus, aneszte- ziológus vagy aneszteziológiai asszisztens, esetleg a be- teg saját magának végezze (betegkontrollált anesztézia, PCA), illetve hogy a gyógyszert bolusokban, folyamatos infúzióban vagy előzetesen kalkulált plazmaszintnek megfelelően (célkontrollált infúziós szisztéma, TCI) au- tomatikusan adagolják [4].
A kettősballon-enteroszkópia (DBE) feltűnése az endoszkópos vizsgálatok között paradigmaváltással is járt a belgyógyászok számára, mivel a vizsgálat hatékony és biztonságos elvégzéséhez a megfelelő szintű anesz- tézia biztosítása nélkülözhetetlen.
Mivel a vizsgálómódszer szélesebb körben csak né- hány éve terjedt el, a beavatkozáshoz használt aneszte-
ziológiai eljárásokról jelenleg kevés adat áll rendelke- zésre. A szakirodalom alapján a szedációs eljárások három fajtája terjedt el jelentős földrajzi különbségekkel, ezek az éber szedáció, a mély szedáció (propofol anesztézia) és az általános anesztézia.
Célkitűzés
Kutatásunk elsődleges célja az volt, hogy munkacsopor- tunk által intubációs narkózisban (általános anesztézia) elvégzett 108 DBE-vizsgálat tapasztalatai alapján meg- vizsgáljuk, hogy az intubációs narkózis alkalmas-e ezen diagnosztikus és terápiás beavatkozásokhoz. Elemeztük az altatószerek mellékhatásait és az észlelt altatási szö- vődményeket, ezek összefüggéseit a betegek egészségi állapotával. Másodlagos célunk volt annak vizsgálata, hogy adataink elemzése alapján kinek ajánlható az intu- bációs narkózis, és hol a határa a betegek önrendelkezé- sének a szedáció módjának megválasztásában.
Feltételezésünk szerint az intubációs narkózisban vég- zett beavatkozások a stabil légútbiztosítás és a betegek- nél elérhető csaknem teljes amnézia miatt biztonságo- sabbak és komfortosabbak a betegek számára, mint az intubáció nélkül végzett vizsgálatok.
Módszer
Retrospektív vizsgálatunk során 108 előzetes szelekció nélkül kiválasztott beteg adatait elemeztük, akiknél a DBE intubáció mellett általános anesztéziában történt.
A beavatkozásokat a budapesti Semmelweis Egyetem I.
Belgyógyászati Klinikáján végeztük 2005 augusztusától 2008 novemberéig. A betegeket nem, életkor, fi zikális státus (American Society of Anesthesiologists Physical Status Classifi cation System) és a DBE indikációja alap- ján csoportosítottuk [5].
A betegekről altatási jegyzőkönyvet vezettünk, felje- gyeztük a beavatkozás hosszát, az alkalmazott altatási protokollt, a beadott gyógyszerek mennyiségét, és az észlelt szövődményeket is. Felébredésük után a betege- ket megkérdeztük, hogy van-e bármilyen emlékük a be- avatkozásról, illetve van-e bármilyen panaszuk.
A beavatkozások alatt folyamatosan monitoroztuk az EKG-t és az artériás oxigénszaturációt, 5 percenként
2. táblázat A betegek demográfi ai és klinikai adatai a különböző betegcsoportokban (P1, P2, P3), illetve az összes betegre vonatkozóan
P1* P2* P3* Összes beteg
Betegszám 65 30 13 108
Átlagéletkor (év) 45,88 (15,93) 60,42 (13,36) 70,69 (19,47) 52,53 (18,44) Időtartam (perc) 91,85 (24,79) 79,17 (19,17) 65,77 (10,77) 85,18 (23,7)
Propofol (mg) 464,31 (91,84) 410,33 (66,82) 346,92 (61,29) 435,18 (91,2)
Midazolam (mg) 7,17 (1,29) 5,50 (1,04) 4,08 (0,76) 6,31 (1,6)
Fentanyl (μg) 130,77 (35,01) 121,67 (28,42) 73,08 (25,94) 121,29 (36,9)
*American Society of Anesthesiologists Physical Status Classifi cation System 1. táblázat A kettősballon-enteroszkópiás vizsgálatok eredményeinek meg-
oszlása szám- és százalékos arány szerint
N %
Tumor 8 7,4
OGIB 63 58,3
Peutz–Jeghers-szindróma 5 4,6
Poliposis 6 5,6
Angiodysplasia 6 5,6
IBD 12 11,1
Krónikus görcsös hasi fájdalom 6 5,6 Ismeretlen eredetű láz, fogyás 1 0,9
IBS 1 0,9
OGIB = ismeretlen eredetű gastrointestinalis vérzés; IBD = gyulla- dásos bélbetegség; IBS = irritabilis bél szindróma
pedig nem invazív vérnyomásmérést végeztünk. Az iro- dalmi adatok alapján hipotenziónak a 90 Hgmm alatti szisztolés vérnyomást, deszaturációnak a 90% alatti ar- tériás oxigéntelítettséget, apnoénak a 30 másodpercet meghaladó légvételi szünetet tartottuk.
A beavatkozás során az altatás megfelelő mélységét benzodiazepin, opioid és propofol kombinált adagolá- sával értük el minden esetben. Ezt a kombinációt első- sorban azért választottuk, mert világszerte minden en- doszkópos laboratóriumban rendelkezésre állnak ezek a gyógyszerek. Feltételeztük, hogy kombinált használa- tukkal a betegek számára teljes amnéziát érünk el, vala- mint szerettük volna folyamatosan a beavatkozás igé- nyeihez igazítani az alvás mélységét.
A betegeknek először perifériás vénát biztosítottunk, majd az infúzió adagolását kezdtük meg (500–1000 ml).
Minden beteg a beavatkozás előtt kapott 0,5 mg atro- pint, majd intravénás midazolam frakcionált adagolá- sával értük el az éber szedációnak megfelelő tudati szintet (3–10 mg.). Az intubáció előtt 1–1,5 μg/ttkg fentanylt kapott minden beteg, majd a narkózis induk- cióját bolusban adott 1 mg/ttkg propofol adagolásával értük el. A narkózis fenntartásához a továbbiakban is propofolt használtunk. Kétféle altatási protokollt alkal- maztunk, az egyik szerint a propofolt folyamatos infú- zióban adagoltuk, a másik szerint pedig bolusokban.
Folyamatos alkalmazása esetén az indukciót és a beteg intubálását követően 200 mg/h sebességgel indítottuk az adagolást, bolusokban történő adagolás esetén 25 mg-os bolusokat alkalmaztunk a beavatkozás végéig.
Amennyiben az alvás mélysége nem volt megfelelő (be- tegmozgás, vegetatív változások), vagy a propofolinfúzió sebességét növeltük, vagy újabb bolust alkalmaztunk.
A feltanylt 30 percenként ismételtük a továbbiakban 0,5–1 μg/ttkg adagban.
Az eredmények bemutatásához folytonos változók esetén számtani középértéket és SD-értékeket használ- tunk, diszkrét változók esetén a gyakoriságot százalék- ban adtuk meg. A statisztikai elemzéshez a Statistica szoftvert használtuk [Statsoft. Inc (2008) data analysis software system; version 8.0 www.statsoft.com]. A be- adott gyógyszerek mennyiségét nem paraméteres va- rianciaanalízissel hasonlítottuk össze (Kruskal–Wallis analysis of variance), az észlelt szövődmények gyakori- ságát Fisher-féle egzakt teszt segítségével vetettük össze a különböző csoportokban. A szignifi kancia határának az ajánlott p-értéket vettük (p<0,05).
Eredmények
Indikáció, az endoszkópia eredménye
A vizsgálatba bevont 108 betegnél a DBE-vizsgálat ered- ményének megoszlását az 1. táblázatban mutatjuk be.
A végigvizsgált vékonybélszakasz átlagos hossza 209 cm volt (50–460 cm, SD: 113 cm) a gyakoribb orális behatolás esetén (n = 95), a végignézett szakasz 226 cm volt (SD: 107 cm), míg anális behatolással (n = 13) 98 cm (SD: 58 cm) volt (p<0,01) [5].
A betegek közül 55 férfi (50,92%) és 53 nő (49,08%) volt, a betegek átlagéletkora 52,53 év (SD: 18,44) volt.
Altatás eredménye
A betegekből három csoportot képeztünk az Amerikai Aneszteziológiai Társaság Physical Status Classifi cation System beosztásának megfelelően. A P1- (egészséges pá- ciensek) csoportba 65 (átlagéletkor: 45,9 év, SD: 15,9), a P2- (enyhe szisztémás betegséggel rendelkező pá- ciensek) csoportba 30 (átlagéletkor: 60,4 év, SD: 13,3),
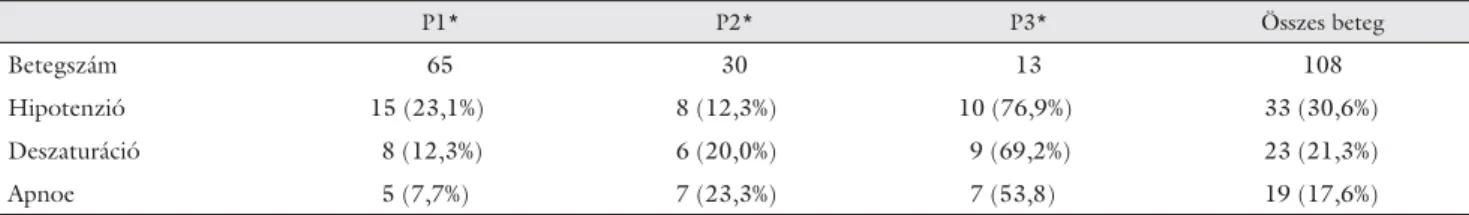
3. táblázat Az észlelt gyakoribb szövődmények száma és százalékos aránya (zárójelben) a különböző betegcsoportokban (P1, P2, P3), illetve az összes betegre vonatkozóan
P1* P2* P3* Összes beteg
Betegszám 65 30 13 108
Hipotenzió 15 (23,1%) 8 (12,3%) 10 (76,9%) 33 (30,6%)
Deszaturáció 8 (12,3%) 6 (20,0%) 9 (69,2%) 23 (21,3%)
Apnoe 5 (7,7%) 7 (23,3%) 7 (53,8) 19 (17,6%)
*American Society of Anesthesiologists Physical Status Classifi cation System
a P3- (súlyos szisztémás betegséggel rendelkező pácien- sek) csoportba 13 beteg került (átlagéletkor: 70,7 év, SD: 19,5).
A továbbiakban a P1-, P2- és P3-csoportokat ha- sonlítottuk össze a beavatkozás hossza, az alkalmazott gyógyszerek mennyisége és a mellékhatások gyakori- sága alapján. A három csoport demográfi ai és klinikai adatait a 2. táblázat tartalmazza.
A beavatkozás percekben mért hossza átlagosan 85,2 perc volt (SD: 23,7), a P1-csoportban 91,9 (SD: 24,8), a P2-ben 79,17 (SD: 19,2), a P3-ban 65,8 (SD: 10,8) perc. Bár a beavatkozás ideje a fi zikális állapot romlásá- val fokozatosan csökkent, szignifi káns különbség csak a P1- és P3-csoport között adódott (p<0,001).
A beavatkozáshoz felhasznált propofol mennyisége betegenként átlagosan 435,2 mg volt (SD: 91,2), a P1- ben 464,3 mg (SD: 91,8), a P2-ben 410,3 mg (SD:
66,8), a P3-ban 346,9 mg (SD: 61,3). A rosszabb álla- potú betegeknél a propofol dózisa csökkent, szig nifi - káns különbség adódott a P1- és P2- (p = 0,027), illetve a P1- és P3- (p<0,001) csoportok között.
Az altatás indukciójához használt midazolam átla- gos mennyisége betegenként 6,3 mg (SD: 1,6) volt, a P1-ben 7,1 mg (SD: 1,3), a P2-ben 5,5 mg (SD: 1,0), a P3-ban 4,1 mg (SD: 0,8). Az alcsoportok között szignifi káns különbség adódott a P1- és P2- (p<0,001), a P1- és P3- (p<0,001), illetve a P2- és P3- (p = 0,045) csoportok között is.
A fájdalomcsillapításra használt fentanyl átlagos meny- nyisége betegenként 121,29 μg (SD: 36,9) volt, a P1- ben 130,77 μg (SD: 35,01), a P2-ben 121,67 μg (SD:
28,42), a P3-ban 73,08 μg (SD: 25,94). Szignifi káns különbség adódott a P1- és P3- (p<0,001), illetve a P2- és P3- (p = 0,001) csoportok között is.
A beavatkozás alatt észlelt altatási szövődmények kö- zül a hipotenzió, a deszaturáció és az apnoe fordult elő gyakran. A különböző csoportokban észlelt szövődmé- nyek számát és ezek összehasonlítását a 3. táblázat is- merteti.
A továbbiakban statisztikai módszerekkel azt vizsgál- tuk, hogy a fenti szövődmények megjelenése (hipotenzió, deszaturáció, apnoe) milyen összefüggésben van a bete- gek fi zikális státusával, a beavatkozás idejével, illetve a felhasznált gyógyszerek (propofol, midazolam, fentanyl) mennyiségével.
Számításaink alapján egyedül a fi zikális státus alapján végzett klasszifi káció és az észlelt szövődmények bekö- vetkezése között találtunk szignifi káns pozitív korrelá- ciót. Az ASA-stádium szignifi kánsan befolyásolja mind a hipotenzió (p = 0,005), mind a deszaturáció (p<0,001), mind az apnoe (p<0,001) gyakoriságát. A P3 besoro- lású betegek között ezek a szövődmények gyakrabban fordulnak elő, mint az várható lenne véletlenszerű el- oszlás esetén.
A beadott gyógyszerek dózisának nagysága és a be- következett szövődmények között nem találtunk szig- nifi káns pozitív korrelációt. A propofol dózisának nagy- sága és a hipotenzió megjelenése között szignifi káns (p = 0,002) negatív korrelációt észleltünk. A propofol dózisa és a többi mellékhatás megjelenése között nem volt szignifi káns összefüggés.
A midazolam dózisának nagysága és a három gyakori mellékhatás között (hipotenzió p = 0,001; deszaturáció p = 0,004; apnoe p = 0,001) egyaránt szignifi káns ne- gatív korrelációt találtunk.
A fentanyl dózisának nagysága és a deszaturáció kö- zött szignifi káns (p = 0,003) negatív korrelációt talál- tunk, más mellékhatások megjelenése között azonban nem volt szignifi káns kapcsolat.
A vizsgálat hossza, valamint a deszaturáció (p = 0,018) és az apnoe (p = 0,040) gyakorisága között szignifi káns negatív korrelációt észleltünk.
A 108, DBE-vizsgálaton átesett beteg altatása során három váratlan aneszteziológiai problémát kellett meg- oldanunk. Egy ízben a páciens rossz alkati adottságai miatt perifériás vénabiztosítást nem tudtunk végezni, ezért centrális véna biztosítására került sor szövőd- ménymentesen. A második beteg intubációját első alka- lommal nem tudtuk kivitelezni, ezért az enteroszkópia elhalasztására kényszerültünk. Egy hét múlva depolari
-
záló izomrelaxáns alkalmazása után sikerült az intubáció és a beavatkozás is. A harmadik betegnél, akinek anam- nézisében obesitas és krónikus obstruktív tüdőbeteg- ség (COPD) szerepelt, a beavatkozás alatt folyamatos lélegeztetésre és oxigénadásra kényszerültünk, majd a beavatkozás végén légzési nehezítettsége miatt az extu- bációját ülő helyzetben tudtuk elvégezni.
Az altatásnak maradandó vagy súlyos szövődménye (aspiráció, malignus ritmuszavar, reanimáció, malignus hyperthermia) nem volt.
Az altatás után a betegek 98%-a amnéziás volt a tör- téntekre, a gyakoribb panaszok között a perifériás vé- nabiztosítás kellemetlensége, torok- vagy nyelési fájda- lom, illetve a haspuffadás szerepelt.
Megbeszélés
A gyomor-bél rendszeren végzett, ma már több évti- zedes múltra visszatekintő endoszkópiás beavatkozások (oesophagogastroduodenoscopia, kolonoszkópia), illet- ve az ezekhez szükséges szedálási módszerek nagyon biztonságossá váltak, a felgyülemlett és publikált renge- teg tapasztalat és az ezek alapján megfogalmazott nem- zetközi ajánlások nyomán [6, 7, 8]. A súlyos szövőd- mények általában ritkák, a halálos szövődmények pedig elsősorban az igen rossz vagy válságos állapotú betege- ket érintik [9]. A nemrégiben bevezetett enterosz- kópiás vizsgálatokról, valamint a beavatkozás elvégzé- séhez szükséges szedációról a tapasztalatok száma jóval csekélyebb, hiányoznak a nagy betegszámú randomizált multicentrikus és a különböző szedálási módszereket érintő összehasonlító vizsgálatok.
Vizsgálatunk elsődleges célja a DBE anesztéziájához használatos szedálási módszerek közül az intubációs narkózis (általános anesztézia) használhatóságának vizs- gálata volt. A vizsgált betegeket az ASA klasszifi kációja alapján fi zikai státusuk szerint három csoportba sorol- tuk, mivel feltételeztük, hogy az eltérő egészségi álla- potú betegeknél merőben különbözik az altatási szö- vődmények aránya.
Először azt vizsgáltuk, hogy a 108 kettősballon-en- teroszkópia, a beavatkozás indikációi, illetve a beavatko- zások hossza tekintetében megfelel-e más publikációk hasonló adatainak. A beavatkozások indikációi között gyakorlatunkban is messze a leggyakoribb az ismeretlen eredetű gastrointestinalis vérzés (OGIB) (58,33%) és a gyulladásos bélbetegség (IBD) (11,11%), illetve a tumor (7,41%) volt, hasonlóan más publikációkhoz (OGIB:
59–62,8%, IBD: 2,9–6,4%, tumor: 8,3–10,2%) [10, 11, 12]. A kutatásban szereplő beavatkozások átlagos hossza (85,18 perc) is megfelel az irodalomban sze- replő értékeknek (53–113 perc) [13, 14]. Fontos annak kiemelése is, hogy a beavatkozások időbeli hosszát az altatás nem befolyásolta, mivel vizsgálatot nem szakí- tottunk meg altatási szövődmény miatt. Az enterosz- kópia részletes eredményeit egy korábbi közleményben már ismertettük [15].
A szedálási szövődmények gyakoriságát vizsgálva né- hány különbséget ki kell emelnünk. Saját vizsgálatunk- ban az altatási szövődmények jóval nagyobb számban fordultak elő, mint az irodalomban szereplő intubáció nélkül végzett éber szedálás esetén, de ezek kivétel nél- kül gyorsan spontán megszűntek vagy könnyen meg- szüntethetők voltak. A hipotenzió volt vizsgálatunkban a leggyakoribb mellékhatás (30,55%), amely éber sze- dáció mellett ritkábban fordul elő (1,8–23,08%) az iro- dalmi adatok alapján [10, 13, 16]. A vérnyomásesés ész-
lelése esetén az intravénás folyadékbevitelt fokoztuk, bár ennek jótékony hatása a szakirodalom szerint nem egyértelmű [17], illetve a propofol és fentanyl bevi- telét csökkentettük, és ezzel párhuzamosan az altatást felszínesebbé tettük. Egy esetben sem kellett intravénás presszort alkalmaznunk, ezekkel a módszerekkel az epi- zódok néhány perc alatt megszüntethetőek voltak.
Vizsgálatunkban a deszaturáció gyakorisága 21,3%
volt, ami átlagosnak tekinthető az irodalmi adatok sze- rint (0–30,8%) [13, 18]. Hypoxia esetén átmeneti vagy folyamatos oxigéninhaláltatásra kényszerültünk a beteg igényétől függően; amennyiben rendeződött az oxige- nizáció, úgy körlevegő belélegeztetésére tértünk át.
Apnoét a beavatkozások 17,6%-ában fi gyeltünk meg, ilyen esetben megkezdtük a betegek lélegeztetését, amit a spontán légzés visszatéréséig folytattunk. Természete- sen volt olyan betegünk is, akit a beavatkozás végéig lé- legeztetni kellett.
A súlyos szövődmények közé sorolt aspiráció intu- báció mellett nem jelentkezett, talán ez a legfontosabb különbség a két szedálási módszer között (0% vs. 1,2–
2,77%). A vizsgálat közben jelentkező aspiráció intubá- lás nélkül életveszélyes szövődmény, amelynek elhárítása gyakorlott és összeszokott csapatot igényel, valamint utókezelése (intenzív osztályon) jelentős morbiditással, mortalitással és költségekkel járhat.
Vizsgálatunkban szignifi káns pozitív korrelációt talál- tunk a szövődmények száma és a fi zikális státus romlása között. Rossz fi zikai állapot és magasabb életkor esetén egyaránt gyakoribb volt a hipotenzió, a deszaturáció és az apnoe is. Az ASA-státus emelkedésével csökkent a vizsgálat ideje, jóllehet, a vizsgálatot egyszer sem kellett félbeszakítani valamely veszélyes szövődmény miatt. Fel- tételezhető, hogy az endoszkópiát végző orvosok súlyo- zottan vették fi gyelembe a beteg általános állapotát a vizsgálat végének megválasztásában. Hasonlóan csök- kent a felhasznált gyógyszerek mennyisége a fi zikai ál- lapot romlásával (és a súlyos státusú betegekben a vizs- gálat rövidebb időtartamával) párhuzamosan.
Fontosnak tartjuk kiemelni, hogy az altatás során észlelt mellékhatásokat vizsgálatunk szerint nem a fel- használt gyógyszerek túladagolása hozta létre, mivel po- zitív korrelációt sem a propofol, sem a midazolam, sem a fentanyl esetében nem találtunk a szövődmények gya- korisága és a beadott gyógyszerek mennyisége között.
Néhány szövődmény esetében ennek éppen az ellenke- zőjét észleltük. A rosszabb állapotú betegek (P3), akik- nél a legtöbb szövődményt észleltük, jóval kevesebb al- tatószert kaptak, bár ezeknél a betegeknél a vizsgálat időtartama is rövidebb volt.
Vizsgálatunkban az altatáshoz felhasznált gyógysze- rek mennyisége nagyobb volt, mint az éber szedáció- ban végzett vizsgálatokról szóló korábbi tanulmányok- ban [13] . Ennek oka az lehet, hogy a mélyebb szedáció (általános anesztézia) eléréséhez több gyógyszer szük- séges, illetve az orotrachealisan intubált betegek ön-
magában a tubus elviseléséhez is több gyógyszert igé- nyelnek.
Véleményünk szerint az észlelt mellékhatások gyako- riságát két módon lehetne csökkenteni. Az első lehető- ségünk az, hogy az enteroszkópiás vizsgálat altatását a műtéti anesztézia módszeréhez közelítjük. A beteget ágyában premedikáljuk, az altatáshoz relaxációt és gépi lélegeztetést alkalmazunk, és kialakítunk egy ébredő- szobát is. Ennek a megoldásnak akadálya az ismertetett legdrágább altatási módszer költségének további nö- vekedése, a körülmények megteremtésének személyi és tárgyi feltételei miatt, így ezt nem javasoljuk. Másik le- hetőségünk: az altatószerek egyéni megválasztásával vé- nás altatószerként nem csak propofolt alkalmazunk, mi- vel az általunk észlelt mellékhatások a páciensek eltérő fi zikai adottságai mellett feltehetően ennek a gyógyszer- nek voltak köszönhetők. Ez a megoldás megfontolásra érdemes, mivel többletköltséggel nem jár, viszont ennek tanulmányozása egy újabb klinikai vizsgálatban lehet- séges.
Az intubációs narkózisban vizsgált betegeink köré- ben észlelt teljes amnézia (98%) aránya jóval magasabb volt a vénás szedálásban vizsgált betegek esetén kö- zölt irodalmi adatokhoz képest (24–56%) [14], ami szintén az eljárás lényeges előnyét hangsúlyozza.
Tanulmányunk második célja annak vizsgálata volt, hogy melyek azok a betegek, akiknél az aneszteziológus orvos által végzett intubációs narkózis az elsődlegesen választandó szedálási módszer. Eddigi ismereteink alap- ján intubációs narkózis indokolt azoknál a betegeknél, akik a szedációval összefüggő kockázati csoportba tar- toznak. Ilyen kockázati tényező a beavatkozás sürgős- sége, a nagyon idős kor, az esetenként szervelégtelensé- get okozó szív-, tüdő-, vese- vagy májbetegség, terhesség, drog- vagy alkoholfüggőség, tudatzavar, a telt gyomrú vagy nem kooperáló beteg, illetve a spontán légzés mel- lett feltételezhetően nehezen fenntartható légút [4].
Vizsgálatunk alapján a P3 (vagy több) besorolású bete- gek is a kockázati csoportba tartoznak, ezért az ASA fi - zikális státus fi gyelembevétele is ajánlható a megfelelő altatási mód kiválasztásához.
Vizsgálatunk eredményeiből levonható több fontos következtetésünk közül legfontosabbnak tartjuk, hogy az intubációs narkózis mindhárom vizsgált betegcso- portban alkalmas a DBE elvégzéséhez. A rossz fi zikai állapot mellett a szövődmények aránya ugyan szig- nifi kánsan nagyobb volt, mint a jó fi zikai állapotú bete- geknél, de ezek a szövődmények intubáció mellett köny- nyen elháríthatóak voltak. Nem intubált betegeknél a hypoxia, az apnoe vagy az aspiráció veszélyhelyzetet te- remt, ami a páciens állapotának romlását okozhatja és a vizsgálat félbeszakadásával, valamint súlyos, életveszélyes szövődmények kialakulásával járhat.
Az ASA P1-P2 csoportokban is biztonságosan hasz- nálható az általános anesztézia, mivel súlyos vagy ma- radandó altatási szövődményt nem okoz. A beteg igényeinek megfelelő különböző altatási módok jól ki-
egészíthetik egymást a jövőben, amennyiben az ente- roszkópiát végző intézetekben egyaránt biztosítottak a vénás szedálás (éber vagy mély szedáció) és az általános anesztézia feltételei is. A betegek önrendelkezésének nagyobb fi gyelembevétele indokolt lenne a jó általános állapotú, ambuláns beavatkozásra alkalmas betegeknél (ASA P1-P2), akik megfelelő felvilágosítás után választ- hatnának az altatási módszerek közül. Természetesen a súlyos társbetegségekkel rendelkező vagy kritikus álla- potú betegeknél ez a választási lehetőség jelentősen szű- kebb.
A módszer nem elhallgatható hátránya, hogy az in- tubációs narkózisban végzett vizsgálatok költségigénye a legnagyobb az anyagi és tárgyi feltételeik miatt. A kü- lönböző szedálási módszerek pontos költségei a külön- böző országok között nem összehasonlíthatóak, mert az anyagköltség ugyan nagyjából azonos, azonban a sze- mélyi költségekben jelentős különbségek vannak. Fel- tételezhető, hogy ez a módszer elterjedésének legje- lentősebb akadálya, ugyanakkor, véleményünk szerint, az intubációs narkózisnak mindenképpen helye van a szedálási módok sorában.
Tanulmányunk korlátai közé tartozik, hogy vizsgá- latunk retrospektív volt, és a betegek kiválasztása nem randomizáltan történt. A betegcsoportokban az eset- szám is jelentősen különbözött, különösen a P3-cso- portban volt kevés beteg. További korlát, hogy csak intubációs narkózist végeztünk, a különböző szedálási módszerek összehasonlítását csak az irodalom alapján tudtuk elvégezni. A betegeinknél észlelt mellékhatások átlagos előfordulását hasonlítottuk össze a publikált adatokkal, mivel más közleményben a betegek fi zikális státus szerinti csoportosítását nem találtuk meg.
Következtetések
A DBE-vizsgálatok megfelelő szintű szedálás nélkül nem végezhetőek el, mivel a beavatkozások igen idő- igényesek és a betegek számára kellemetlenek. Vizsgála- tunk eredményei alapján az intubációs narkózis alkal- mas a különböző egészségi állapotú betegeknél (P 1-2-3) a DBE elvégzésére. A módszer biztonságos, az alkal- mazott gyógyszerek mellett a betegeknél szinte teljes amnéziát okoz.
Az aneszteziológiai ellátás új területein fontos felada- tunk a betegek önrendelkezésének elősegítése, a meg- felelő felvilágosítás adása, a szedálási módok közötti választás elősegítése. Ehhez szükség lenne az utóbbi években összegyűlt tapasztalatok alapján egy nemzet- közi ajánlás megfogalmazására a DBE-beavatkozások altatására vonatkozóan, amelyben helyet kell kapnia a különböző altatási módszereknek, az előnyök és hátrá- nyok ismertetésével együtt. Kutatásunkkal szeretnénk hozzájárulni a DBE-vizsgálatokhoz alkalmazott intu- bációs narkózis helyének tisztázásához, valamint sze- retnénk a betegek, az aneszteziológusok és gasztroen-
terológusok számára támpontot adni az altatás módjá- nak megválasztásához.
Irodalom
McQuaid, K. R., Laine, L.:
[1] A systematic review and meta-analysis of randomised, controlled trials of moderate sedation for routine endoscopic procedures. Gastrointest. Endosc., 2008, 67, 910–
923.
Trummel, J.:
[2] Sedation for gastrointestinal endoscopy: the chang- ing landscape. Curr. Opin. Anesthesiol., 2007, 20, 359–364.
Waring, J. P., Baron, T. H, Hirota, W. K. és mtsai:
[3] Guidelines for
conscious sedation and monitoring during gastrointestinal en- doscopy. Gastrointest. Endosc., 2003, 58, 317–322.
Roblin, G., Williams, A. R., Whitted, H.:
[4] Target-controlled infu-
sion in sleep endoscopy. Laryngoscope, 2001, 111, 175–176.
American Society of Anesthesiologists Physical Status Classifi ca- [5]
tion System. Available from: URL: http://www.asahq.org/
clinical/physicalstatus.htm (Accessed February 2, 2010).
Heneghan, S., Myers, J., Fanelli, R. és mtsai:
[6] Society of American
Gastrointestinal Endoscopic Surgeons: Guidelines for offi ce en- doscopic services. Surg. Endosc., 2009, 23, 1125–1129.
Robbertze, R., Posner, K. L., Domino, K. B.:
[7] Closed claims review
of anesthesia for procedures outside the operating room. An- esthesiology, 2006, 19, 436–442.
Lightdale, J. R., Mahoney, L. B., Schwarz, S. M. és mtsai:
[8] Method
of sedation in pediatric endoscopy: a survey of NASPGHAN members. J. Pediatr. Gastr. Nutr., 2007, 45, 500–502.
Thompson, A. M., Wright, D. J., Murray, W. és mtsai:
[9] Analysis of
153 deaths after upper gastrointestinal endoscopy: room for im- provement? Surg. Endosc., 2004, 18, 22–25.
Tanaka, S., Mitsui, K., Tatsuguchi, A. és mtsai:
[10] Current status of
double balloon endoscopy-indications, insertion route, compli- cations, technical matters. Gastrointest. Endosc., 2007, 66, S30–
S33.
Lo, S. K.:
[11] Technical matters in double balloon enteroscopy. Gas- trointest. Endosc., 2007, 66, S15–S18.
Barreto-Zuniga, R., Tellez-Avila, F. I., Chavez-Tapia, N. C. és [12]
mtsai: Diagnostic yield, therapeutic impact, and complications of double-balloon enteroscopy in patients with small-bowel pa- thology. Surg. Endosc., 2008, 22, 1223–1226.
Treeprasertsuk, S., Angsuwatcharakon, P., Ponuthai, Y. és mtsai:
[13]
The safety of propofol infusion compare to midazolam/me- peridine for patients undergoing double balloon enteroscopy;
A prospective study. [Abstract] Gastrointest. Endosc., 2008, 67, AB291.
Jung, K. W., Byeon, J. S., Song, H. S. és mtsai:
[14] Tolerability to dou-
ble balloon endoscopy: comparison to esophagogastroduode- noscopy and colonoscopy. [Abstract] Gastrointest. Endosc., 2007, 65, AB159.
Lakatos, P. L., Horvath, H. Cs., Zubek, L. és mtsai:
[15] Double-bal-
loon endoscopy for small intestinal disease: a single-center expe- rience in Hungary. Med. Sci. Monit., 2010, 16, MT22-MT27.
Tanaka, S., Mitsui, K., Yamada, Y. és mtsai:
[16] Diagnostic yield of
double-balloon endoscopy in patients with obscure GI bleeding.
Gastrointest. Endosc., 2008, 68, 683–691.
Ross, C., Frishman, W. H., Peterson, S. J. és mtsai:
[17] Cardiovascular
considerations in patients undergoing gastrointestinal endos- copy. Cardiology, 2008, 16, 76–81.
Martins, N. B., Wassef, W.:
[18] Upper gastrointestinal bleeding. Curr.
Opin. Gastroenterol., 2008, 22, 612–619.
(Zubek László dr., Budapest, Kútvölgyi út 4., 1125 e-mail: lzubek@freemail.hu)
MEGHÍVÓ
„Határterületi kérdések és újdonságok a gasztroenterológiában”
2010. december 2. (csütörtök), 14 óra
Szent János Kórház Auditóriuma – 1125 Budapest, Diós árok 1–3.
A Fővárosi Önkormányzat Szent János Kórháza és Észak-budai Egyesített Kórházai Tudományos Bizottsága tisztelettel meghívja az érdeklődőket a fenti tudományos ülésre, melyet az I. Belgyógyászati és Gasztroenterológiai Osztály, a Magyar Gasztroenterológiai Társaság és a Magyar Ultrahang Társaság közösen rendez.
Üléselnök: Prof. Dr. Nemesánszky Elemér, Dr. Székely György Program:
Legújabb májtranszplantációs eseteink – A hepatológiai gondozás kérdései Prof. Dr. Nemesánszky Elemér, Dr. Horváth Gábor Újdonságok a gasztroenterológiai ultrahang-diagnosztikában Dr. Szilvás Ágnes
A gyomor endoszkópiájának technikai fejlődése Dr. Demeter Pál Az epeúti invazív endoszkópia problémás esetei Dr. Siket Ferenc
Protonpumpagátlók és a bélfl óra Dr. Székely György, Dr. Hamvas József
Egy polihisztor a magyar orvostudományban – Emlékezés Bálint Mihályra Dr. Bíró Gizella
A Semmelweis Egyetem által akkreditált rendezvény.