ÖSSZEFOGLALÓ KÖZLEMÉNY
Krónikus vesebetegségek
„epidémiája”
Nagy Judit dr.
Pécsi Tudományegyetem, Általános Orvostudományi Kar, II. Belgyógyászati Klinika és Nefrológiai Centrum, Pécs
A krónikus vesebetegségek több mint három hónapja fennálló, a vese strukturális és funkcionális károsodásával járó heterogén betegségek. A krónikus vesebetegségek napjainkban már népbetegségnek tekinthetőek, amelyek világ- szerte a felnőtt lakosság 10–16%-át érintik. A betegek száma folyamatosan nő. A szerző összefoglalja a krónikus vesebetegségek epidemiológiáját, fogalmát és új osztályozását, a krónikus vesebetegségek kialakulásának, progresz- sziójának és szövődményeinek modelljét, valamint a betegség kimenetelének kedvező befolyásolási lehetőségeit.
Orv. Hetil., 2013, 154, 43–51.
Kulcsszavak: epidemiológia, krónikus vesebetegségek, népbetegségek, progresszió
The chronic kidney disease “epidemy”
Chronic kidney disease is a general term for heterogenous disorders with >3 months duration affecting kidney struc- ture and function. Nowadays, involving 10–16% of the adult population worldwide, chronic kidney disease is recog- nised as a major global public health problem. The number of cases is continuously increasing. In this review, epide- miology, defi nition, new classifi cation and a conceptual model for development, progression and complications of chronic kidney disease as well as strategies to improve outcome are summarized. Orv. Hetil., 2013, 154, 43–51.
Keywords: chronic kidney disease, epidemiology, progression, public health
(Beérkezett: 2012. november 14.; elfogadva: 2012. december 5.)
Rövidítések
ACEI = angiotenzinkonvertálóenzim-gátló; ACR = albumin/
kreatinin hányados; ARB = angiotenzinreceptor-blokkoló;
CKD = (chronic kidney disease) idült vesebetegség; ESRD = (end-stage renal disease) végstádiumú veseelégtelenség; GFR = glomerularis fi ltrációs ráta; eGFR = (estimated) becsült glo- merularis fi ltrációs ráta; KDIGO = Kidney Disease: Improving Global Outcome; MDRD = Modifi cation of Diet in Renal Disease; NKF = National Kidney Foundation; NSAID = nem szteroid gyulladáscsökkentő; Scr = szérumkreatinin; SLE = szisztémás lupus erythematosus; TPCR = összfehérje/kreatinin hányados
A krónikus vesebetegségek (chronic kidney disease – CKD) többféle patogenezisű, minimum három hónapja fennálló, a vese strukturális és/vagy funkcionális káro- sodásával járó betegségek. A CKD megjelenési formái elsősorban a kiváltó októl, a patológiai károsodás jelle-
gétől és súlyosságától, valamint a progresszió ütemétől függnek. A krónikus vesekárosodások megítélése sokat változott az elmúlt évtizedben. Még nem is olyan régen úgy tűnt, hogy a CKD csak kisszámú beteget érint, el- látásukkal a nefrológusok könnyen megbirkóznak. Ma már azonban egyértelmű, hogy tekintélyes számú be- tegből álló „epidémiával” állunk szemben, és ezt a súlyos népegészségügyi problémát csak a különböző, a beteg- ség és szövődményei által érintett szakmák széles körű összefogásával lehet megoldani.
Az összefoglaló közlemény a CKD epidemiológiája után az eredeti, valamint a közelmúltban módosított, jelenleg már nemzetközileg is elfogadott fogalmát és osztályozását is bemutatja. Emellett a betegség kialaku- lásának és lefolyásának a feltételezett modelljét, a CKD kockázati tényezőit, a korai felismerés módját és fon- tosságát, valamint a kialakult vesebetegség progresszió- ját befolyásoló terápiás lehetőségeket tárgyalja. A közle-
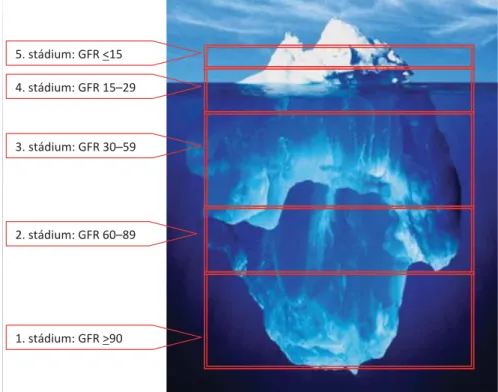
1. ábra A krónikus vesebetegségek csak az utolsó stádiumokban okoznak tüneteket
5. stádium: GFR <15 4. stádium: GFR 15–29
3. stádium: GFR 30–59
2. stádium: GFR 60–89
1. stádium: GFR >90
mény nem részletezi a CKD-ban szenvedő betegek fokozott cardiovascularis veszélyeztetettségének az oka- it, mert ezeket a problémákat már előző közleményeink tárgyalták [1, 2]. Itt is meg kell azonban említeni, hogy a National Kidney Foundation (NKF) irányelve szerint minden, CKD-ban szenvedő beteget a legmagasabb car- diovascularis kockázatú csoportba kell besorolni függet- lenül az alapbetegségtől és az egyéb kockázati tényezők jelenlététől [3, 4]. Ezt az ajánlást a IV. Magyar Kardio- vaszkuláris Konszenzus Konferencia is megtár gyalta [5].
Epidemiológia
Elsőként az Amerikai Egyesült Államokban folyó nagy epidemiológiai vizsgálatok hívták fel a fi gyelmet arra a tényre, hogy a CKD-ban szenvedő betegek száma az elmúlt években járványszerűen nőtt, és az évek múlásá- val további állandó jellegű növekedése várható [3, 6].
Az utolsó epidemiológiai adatok arra utalnak, hogy je- lenleg már az Amerikai Egyesült Államok, Ázsia, Auszt- rália és az európai országok felnőtt lakosságának 10–
16%-a CKD-ban szenved [7, 8, 9, 10]. Bár tényleges hazai adatok csak hypertoniás betegekről állnak rendel- kezésre [11, 12], nagyfokban valószínűsíthető, hogy a CKD-ban szenvedő betegek száma hazánkban is meg- haladja az egymilliót. Ugyanakkor ezeknek a betegeknek a korai felismerése nem egyszerű, mivel döntő többsé- gük a végstádium (uraemia) kialakulásáig panaszmentes marad. Azaz a CKD egy olyan jéghegyhez hasonlítható, amelynek csak a vízből kiálló csúcsa jelképezi a tüneteket okozó utolsó stádiumokat, míg a koraibb stádiumok rejtve, a vízben maradnak (1. ábra). Ma már azt is tud-
juk, hogy a CKD-ban szenvedő betegeknek az életkilá- tásai is rendkívül rosszak: a betegek több mint fele car- diovascularis betegségben meghal, még mielőtt súlyos veseelégtelenség kialakulna [13, 14]. A cardiovascularis betegségek kialakulásának oka a felgyorsult érelmesze- sedés, amelynek valószínűsége a vesefunkció romlásával párhuzamosan nő [15, 16]. Mindezen adatok alapján alattomos, nehezen felismerhető és ezért jelentősen aluldiagnosztizált krónikus vesebetegség-epidémiával kell szembenéznünk, amely nemcsak a nefrológiát érinti, a súlyos probléma megoldása a különböző szakmák összefogását igényli hazánkban is.
A CKD fogalma, osztályozása
A CKD fogalma: Különböző okokból létrejövő, mini- mum három hónapja fennálló strukturális és/vagy funk- cionális vesekárosodás, amelynek igazolására a következő lehetőségek állnak rendelkezésre:
A) Strukturális vesekárosodás
1. A vesék strukturális károsodását leggyakrabban és legegyszerűbben a vizelettel ürített fehérjék mennyi- ségének a növekedése alapján lehet megállapítani.
A vizelettel ürülő fehérjéket, vizsgálatuknak a jelen- tőségét és módszereit később részletezzük.
2. Vesekárosodásra utal a kóros vizeletüledék, elsősorban a haematuria is.
3. A képalkotó eljárások közül elsősorban a hasi ultra- hangvizsgálatot használjuk, amely számos strukturá- lis károsodásra deríthet fényt, így például a polycystás
1. táblázat A krónikus vesebetegség fogalma, stádiumai és az egyes stádiumok gyakorisága [4]
A CKD minimum három hónapja fennálló strukturális vesekárosodással és/vagy vesefunkció-csökkenéssel defi niálható. A vese strukturális káro- sodását leggyakrabban a normális értéket meghaladó proteinuria/albuminuria megléte és/vagy képalkotó eljárással, legegyszerűbben ultrahang- vizsgálattal látható kóros elváltozások (például polycystás vesebetegség) jelzik. A vesefunkció károsodása strukturális elváltozás nélkül is kimond- ható, ha a GFR <60 ml/min/1,73 m2
Stádiumok GFR
(ml/min/1,73 m2)
Európai prevalencia (10)
%
Amerikai prevalencia (1)
%
1. Vesekárosodás normális vagy fokozott GFR-rel ≥90 1,3–3,5 3,7
2. Vesekárosodás kissé csökkent GFR-rel 60–89 3,4–3,8 3,4
3. Vesekárosodás közepesen csökkent GFR-rel 30–59 4,5–7,4 4,7
4. Vesekárosodás súlyosan csökkent GFR-rel 15–29 0,1–0,4 0,2
5. Veseelégtelenség <15
(vagy vesepótló kezelés)
0,1 <0,2
vesebetegségekre, a hydronephrosisra, a normálisnál kisebb vesékre egy vagy mindkét oldalon stb. A vizs- gálat elvégzésekor meg kell mérni a vesék nagyságát (hosszméretét), a parenchyma vastagságát, valamint meg kell vizsgálni a veseparenchyma szerkezetét, echogenitását, az üregrendszer és az ureterek tágas- ságát. A vesék hasi ultrahangvizsgálatának a további részleteit és jelentőségét egy korábbi közleményünk- ben tárgyaltuk [17].
B) Funkcionális vesekárosodás
A funkcionális vesekárosodást a glomerularis fi ltrációs ráta (GFR) mérésével vagy becslésével határozzuk meg.
A csökkent vesefunkció a fentiekben részletezett struk- turális károsodások kimutatása nélkül is CKD-t jelent- het a CKD későbbi stádiumaiban. (A részleteket lásd a CKD osztályozásánál!)
A CKD osztályozása (stádiumok)
Az NKF 2002-es ajánlása szerint a CKD stádiumbe- osztásának az alapja a GFR nagysága, amely érzékenyen jelzi az adott vesebetegség várható progresszióját és fontos szerepet játszik a szövődmények kialakulásában is. A CKD-t a GFR értéke alapján öt stádiumra oszt- juk [3] (1. táblázat).
– Az 1. és a 2. stádiumban a GFR normális vagy csak minimális fokban csökkent, egyidejűleg azonban kó- ros vizeletlelet (elsősorban a normális értéket meg- haladó proteinuria/albuminuria) [18] és/vagy kép- alkotó eljárással, például hasi ultrahangvizsgálattal strukturális vesekárosodás [17] mutatható ki.
– A 3–5. stádiumoknak a felismeréséhez elegendő a be- szűkült vesefunkció (GFR <60/ml/min/1,73 m2) kimutatása. (Az egyes stádiumokhoz tartozó GFR- értékeket lásd az 1. táblázatban!) Kérdés, hogy miért a GFR <60 ml/min/1,73 m2-es értékkel határozták meg azt a csökkent vesefunkciót, amely önmagában is CKD-t jelent? Fiatal felnőttekben a GFR normálér- téke közel 120 ml/min/1,73 m2, amelyet elsősorban
a nem, a testtömeg és a kor be folyásol. A harmadik évtized után a GFR évente át lagosan 1 ml/min/1,73 m2-rel csökken: <60 ml/min/1,73 m2-es értéket talál- tak a 60 év felettiek közel 17%-ában és a 70 év felettiek több mint 47%-ában [19, 20, 21]. A GFR <60 ml/
min/1,73 m2 értéke tehát az egészséges fi atalokkal összehasonlítva körül belül felére beszűkült vesefunk- ciót jelent, amely már nagy valószínűséggel károso- dott veseműködésre utal minden életkorban.
– Az 5. stádium a súlyos veseelégteleség stádiuma, amelyben a GFR <15 ml/min/1,73 m2. Ha a vese- elégtelenség tünetei olyan súlyosak, hogy csak dialí- zissel vagy vesetranszplantációval kezelhetőek, vég- stádiumú veseelégtelenségről (end-stage renal disease – ESRD) beszélünk.
Az első értékelések alapján az Amerikai Egyesült Álla- mok felnőtt lakosságának 12%-a (25 millió ember) szen- ved CKD-ban. Az egyes stádiumok előfordulásának gyakoriságát a 12%-on belül az 1. táblázatban tüntet- tük fel [4]. A betegeknek mindössze <0,2%-a (mintegy 500 000 ember) szenved ESRD-ben [10, 22]. A CKD- ban szenvedő betegek jelentős része ugyanis a kórlefo- lyás során meghal szív- és érrendszeri betegségekben, mielőtt uraemiássá válna.
A CKD fogalmának és osztályozásának ez a 2002-es leírása először tette lehetővé, hogy a krónikus vesebeteg- ségekkel kapcsolatban egy egységes nevezéktant használ- junk világszerte. Meghatározásához elsősorban olyan, a kiváltó okok ismeretét nem igénylő klinikai laborató- riumi és képalkotó vizsgálatokra volt szükség, amelyek mindenütt könnyen elérhetőek.
A CKD új, módosított osztályozása
Az elmúlt évek kísérletes és klinikai vizsgálatai rámu- tattak arra a tényre, hogy a klasszifi káció néhány pontban fi nomításra, korszerűsítésre szorul. Kiderült, hogy a CKD progressziójában nemcsak a GFR-nek, hanem a proteinuriának/albuminuriának is fontos szerepe van [23]. A proteinuria/albuminuria nagysága és a CKD ki- menetele között a GFR-hez hasonló szoros kapcsolatot
2. táblázat A CKD prognózisa (a veseelégtelenség, az összes halálozás és a cardiovascularis betegségek kialakulásának a valószínűsége) az új kombinált GFR- albuminuria/proteinuria stádiumbeosztás alapján [1, 2, 8, kisebb módosításokkal]
Stádiumbeosztás rövid leírással GFR
ml/min/1,73 m2
Albuminuria/proteinuria, mg/mmol Normoalbuminuria
ACR <3 mg/mmol
Microalbuminuria ACR: 3–30
mg/mmol
Proteinuria TPCR: 45–350
mg/mmol
Nephroticus proteinuria TPCR >350
mg/mmol 1. stádium Magas és normális GFR
GFR >90 Alacsony Mérsékelt Nagy Igen nagy
2. stádium Enyhe VE
GFR 60–89 Alacsony Mérsékelt Nagy Igen nagy
3a stádium Mérsékelt VE
GFR 45–59 Mérsékelt Nagy Igen nagy Igen nagy
3b stádium Középsúlyos VE
GFR 30–44 Nagy Igen nagy Igen nagy Igen nagy
4. stádium Súlyos VE
GFR 15–29 Igen nagy Igen nagy Igen nagy Igen nagy
5. stádium Végstádiumú VE
GFR <15 Igen nagy Igen nagy Igen nagy Igen nagy
ACR = albumin/kreatinin hányados; TPCR = összfehérje/kreatinin hányados; VE = veseelégtelenség
találtak. Emellett a proteinuria/albuminuria egyben a cardiovascularis betegségek kockázati tényezőjének is bizonyult és a CKD minden stádiumában – a proteinu- ria/albuminuria fokával arányosan – jelentősen emelte a cardiovascularis halálozást is [24, 25, 26, 27]. Az újabb megfi gyelések miatt 2009-ben a Kidney Disease: Im- proving Global Outcome (KDIGO) nevű nemzetközi szervezet egy konferenciát hívott össze. Az összejöve- tel elsődleges célja a 2002-es klasszifi káció módosítása volt, amely – az újabb adatok beépítésével – még érzéke- nyebben tükrözi az egyes stádiumokba tartozó betegek prognózisát. A konferencia tagjai 50 epidemiológiai ta- nulmányban részt vevő több mint 1,5 millió beteg ada- tait értékelték. Vizsgálataik eredménye alapján javasla- taik a következőek:
1. Továbbra is érvényes az a tény, hogy a GFR <60 ml/
min/1,73 m2 érték önmagában is CKD fennállására utal.
2. A GFR mellett be kell építeni az albuminuria/pro- teinuria tényét és nagyságát is a módosított klasszi- fi kációba.
3. A stádiumbeosztás mellett a betegség okának a ki- derítését is hangsúlyozni kell.
4. A CKD 3. stádiumát (GFR 30–59 ml/min/1,73 m2) ketté kell osztani 3a és 3b-re, mivel a CKD prognó- zisa ugrásszerűen romlik a GFR <45 ml/min/1,73 m2 érték esetében [15, 27].
A CKD-nak a GFR mellett az albuminuriát/pro- teinuriát is fi gyelembe vevő új stádiumbeosztását és az egyes stádiumokhoz tartozó renalis és cardiovascularis kockázatot a 2. táblázatban tüntettük fel [1, 15]. A táb- lázatban az egyre mélyülő színek és a színezett „dobo- zokban” levő beírások (az alacsonytól az igen nagyig) jelzik a veseelégtelenség és a cardiovascularis betegsé- gek kialakulásának gyakoriságát, amely nemcsak a GFR csökkenésével, hanem a proteinuria/albuminuria növe-
kedésével párhuzamosan is nő. A táblázatban látható, hogy például a nephroticus nagyságrendű proteinuria normális GFR mellett is igen nagy kockázattal jár, vagy például a microalbuminuria normális vagy csak kissé beszűkült vesefunkció mellett legalább olyan mérték- ben fokozza a vesebetegség progresszióját és a cardio- vascularis betegségek kialakulását, mint a 45–60 ml/
min/1,73 m2 közötti GFR.
A CKD progressziójának és a cardiovascularis beteg- ségek kialakulásának a valószínűségét a fentieken kívül módosíthatja a kor, a nem, a faj, a CKD etiológiája, va- lamint az egyéb cardiovascularis kockázati tényezők és cardiovascularis betegségek fennállása is [4, 28].
A CKD kialakulása és progressziója
A KDIGO által összehívott 2009-es konferencia részt- vevői összeállították a CKD kialakulásának és lefolyá- sának feltételezett modelljét is, amelynek leegyszerűsí- tett változata a 2. ábrán látható [15]. Az ábra a CKD kialakulásának, progressziójának és komplikációinak (renalis és cardiovascularis) egymást követő folyamat- lépéseit, jobb oldalon pedig a teendőket és a betegség kimenetelét kedvezően befolyásoló terápiás lehetősé- geket mutatja nagyon röviden.
– A CKD korai felismerése csak tervezett vizsgálatok- kal lehetséges. Mindehhez az egészségesnek gondolt egyénekben a CKD legfontosabb kockázati tényezői- nek (elsősorban az időskor, a magas vérnyomás, a dia- betes mellitus, az elhízás és a dohányzás) jelenlétét kell feltérképezni. A felismert kockázati tényezők megfe- lelő kezelésével a CKD megelőzése az elsődleges cél.
– A CKD természetes lefolyása során először struk- turális károsodások alakulnak ki, amelyek funkcio- nális károsodásokat okoznak. Ezért a CKD kockázati tényezőivel rendelkező egyénekben (a CKD fennál-
2. ábra A krónikus vesebetegségek kialakulásának, progressziójának és szövődményeinek folyamata a lehetséges cselekvési stratégiával [15]
Állapot Teendők
Vizsgálatok, kezelési lehetőségek
1. Normál CKD-kockázati tényezők keresése szűrővizsgálattal
2. CKD kockázata fokozott CKD kockázati tényezőivel rendelkező egyének szűrése CKD-ra (cél: CKD korai felismerése) Kockázati tényezők kezelése (cél: CKD megelőzése)
3. CKD fennállása igazolt A CKD etiológiájának, típusának, stádiumának megállapítása
A CKD progressziójára és cardiovascularis betegségek kialakulására hajlamosító tényezők fennállásának a vizsgálata, szükség szerinti kezelése
4. Vesekárosodás (a GFR csökkenése igazolt)
Az előzőek plusz a progresszió fokának megítélése
A vesebetegség szövődményeinek (anaemia stb.) felderítése, kezelése. Szükség szerint felkészülés a vesepótló kezelésre
5. Súlyos vesekárosodás fennállása igazolt
Az előzőek plusz szükség szerint a vesepótló kezelések (dialízis, transzplantáció) megkezdése
lásának az igazolására) strukturális és funkcionális vese elváltozásokat kell keresni. Emellett minden car- diovascularis betegségben szenvedő egyént is meg kell vizsgálni CKD irányában. A CKD felismerésére a hazai és nemzetközi ajánlások a proteinuria/albumi- nuria és a becsült GFR (eGFR, e = estimated) vizsgála- tát javasolják szűrő jelleggel [29, 30, 31, 32, 33, 34].
Az egyes vizsgálatokat a későbbiekben részletezzük.
Egyénenként kell eldönteni, hogy szükség van-e to- vábbi vizeletvizsgálatokra és képalkotó eljárásokra.
A magyar ajánlások a Magyar Nephrologiai Társaság honlapján (www.nephrologia.hu) olvashatók [35, 36].
– Az ily módon felismert CKD-ban szenvedő betegek- ben elsőként a betegség etiológiáját (például diabetes mellitus), a patológiai elváltozás típusát (például glo- merulopathia) és stádiumát kell megállapítani. Fel kell mérni a CKD progressziójára és a cardiovascu- laris betegségek kialakulására hajlamosító tényezőket.
Későbbi stádiumokban a veseelégtelenséggel kapcso- latos szövődmények tisztázása, illetve a vesepótló ke- zelésekre való felkészülés (2. ábra) a legfőbb feladat.
A szűrővizsgálatokat elsődlegesen a háziorvosok vég- zik szükség szerint a területileg illetékes nefrológiai há- lózattal együttműködve [2, 37, 38]. A felismert CKD etiológiájának, a patológiai elváltozásnak és a CKD stá- diumának az ismerete után el kell dönteni, hogy a bete- get miként kell kezelni, a háziorvosa vagy a nefrológiai hálózat kezelje, illetve ki vegye gondozásba a beteget.
A CKD késői stádiumaiban mindig a nefrológiai háló- zat gondozza a beteget. Szükség lehet a beteg közös gondozására, esetenként társszakmák, például a diabe- tológia bevonásával.
A nefrológiai beutalás indikációi a korai stádiumok- ban [36]:
– nephrosisszindróma,
– nagyobb mennyiségű proteinuria (TPCR >100 mg/
mmol) nem diabeteses betegben,
– nagyobb mennyiségű proteinuria (TPCR >100 mg/
mmol) diabeteses betegben retinopathia nélkül, – proteinuria (TPCR >45 mg/mmol) és haematuria
együttes fennállása,
– makroszkópos haematuria vagy izolált mikroszkópos haematuria (urológiai ok kizárása után).
A lefolyás során alkalmazandó, a KDIGO konferen- cia által röviden ajánlott kezelések láthatók a 2. ábrán.
Az etiológiai alapú, specifi kus kezelés bevezetése első- rendű fontosságú, de gyakori, hogy a CKD kialakulá- sának pontos oka nem ismert és ezért erre nincs lehe- tőség. Kiemelkedő jelentőségű az egyénre szabott, részben a kockázati tényezők alapján összeállított nem specifi kus vesevédő és cardiovascularis kockázatot csökkentő kezelé- sek korai bevezetése és következetes folytatása min- den, CKD-ban szenvedő beteg esetében. A nem specifi - kus kezelés elemei a stádiumok alapján változhatnak.
Általános (nem specifi kus) vesevédő
és cardiovascularis kockázatcsökkentő kezelések a CKD korai stádiumai [39] alapján, módosításokkal:
1. Életmód-változtatás a) Diéta
– nátriumbevitel csökkentése 2–3 g/napra, – fehérjebevitel csökkentése 0,8–1,0 g/kg/napra
(ha a GFR a normálérték alá csökken, a GFR értékével párhuzamosan csökkentsük a bevitt fehérje mennyiségét; <0,6 g/kg/nap fehérjét csak szakképzett dietetikussal együttműködve, szükség szerint esszenciális aminosavakkal ki- egészítve adjunk),
– telített zsírok fogyasztásának csökkentése.
b) Testsúly normalizálása (BMI <25 kg/m2).
3. táblázat A proteinuria és az albuminuria vizsgálómódszerei, osztályozása [8, kisebb módosításokkal]
Vizelet összes fehérje ürítés Vizelet albumin ürítés Vizelettesztcsík Összes ürítés
mg/24 óra
Protein/kreatinin hányados (TPCR)
mg/mmol
Összes ürítés mg/24 óra
Albumin/kreatinin hányados (ACR)
mg/mmol
Normalbuminuria Negatív <150 <15 <30 ♂ <2,5
♀ <3,5
Microalbuminuria Negatív
„nyomokban”
<150 150–450
<15 15–45
30–300 ♂ <2,5–30
♀ <3,5–30 Proteinuria
(macroalbuminuria)
• mérsékelt 1+ >450 >45 >300 >30
• jelentős 2+ >1000 >100 >700 >70
• nephroticus 3+ >3500 >350
c) Rendszeres testmozgás mérsékelt intenzitással (di- namikus jellegű séta, kerékpározás, úszás, koco- gás) hetente minimum háromszor 30 percig.
d) Dohányzás abbahagyása (aktív és passzív is!).
e) Nephrotoxicus anyagok, gyógyszerek kerülése – kontrasztanyagok,
– nem szteroid gyulladásgátlók, aminoglikozi
-
dok, kombinált fenacetintartalmú analgetiku- mok stb.
2. Gyógyszeres kezelések
A vesén át kiválasztódó gyógyszerek alkalmazása ese- tében a gyógyszerek dózisát a vesefunkció alapján ja- vasolt csökkenteni.
a) Vérnyomás normalizálása
Elsőként ACEI és/vagy ARB adása javasolt. Cél- vérnyomás: 130/80 Hgmm.
A célvérnyomás elérése érdekében gyakran kell a fentiek mellé vízhajtókat (rutinszerű K-pótlás nem szükséges!), nem dihidropiridin vagy eset- leg hosszú hatású dihidropiridin kalciumcsa- torna-blokkolókat, coronariabetegség esetében béta-blokkolókat is adni. A szérumkreatinin- és a K-szintet ellenőrizni kell!
b) Proteinuria csökkentése
ACEI-t vagy ARB-t maximális dózisig feltitrálni, utána szükség szerint a két szert kombinálni és ugyancsak feltitrálni. Célérték: <0,5 g/24 óra.
c) Lipidszintek normalizálása
Statinkezelés, ha az egy hónapos diétás kezelés eredménytelen. Célértékek: azonosak a többi nagy kockázatú állapotban előírttal [1, 5].
d) D-vitamin-defi cientia esetén D-vitamin-pótlás.
e) Hyperurikaemia esetén allopurinolkezelés.
A fentiekben részletezett általános, nem specifi kus ke- zeléssel:
– korai stádiumokban a betegek egy részében visszafor- dítható, nagyobb részében megállítható vagy legalábbis
lassítható lesz a CKD progressziója és a cardiovascu- laris betegségek kialakulásának valószínűsége;
– későbbi stádiumokban is csökkenteni lehet a CKD progressziójának ütemét és a cardiovascularis beteg- ségek megjelenésének gyakoriságát, valamint súlyos- ságát;
– és még az utolsó két stádiumban is késleltetni lehet a veseelégtelenséggel kapcsolatos szövődmények (anae- mia, só- és folyadék-háztartási zavar, Ca- és P-anyag- csere zavara, aktív D-vitamin-hiány) felléptét, optima- lizálhatóvá válik a vesepótló kezelések módjának és idejének kiválasztása, ami ugyancsak csökkenti a mor- talitást.
A CKD utolsó két stádiumába tartozó betegek ellá- tása nefrológiai gondozást igényel. A gondozás szem- pontjait lásd Deák és mtsainak a közelmúltban megje- lent kitűnő közleményeiben [37, 38].
A CKD diagnózisához szükséges alapvető szűrővizsgálatok
A) A strukturális vesekárosodás szűrő jellegű vizsgálata a kóros proteinuria/albuminuria kimutatásával A CKD korai stádiumaiban a kóros proteinuria/albu- minuria kimutatása nagy segítséget nyújthat a CKD di- agnózisának felállításában [15, 18, 40]. A beszűkült vesefunkciójú betegekben a kóros proteinuria/albumi- nuria vizsgálata ugyancsak alapvető, mert fontos mar- kerei a CKD progressziójának és a cardiovascularis koc- kázatnak [15, 18, 27, 40]. Ezért rendkívül fontos, hogy a proteinuria/albuminuria vizsgálatára országszerte egy- ségesen, ambuláns körülmények között is jól használ- ható módszereket alkalmazzunk.
A proteinuria vizsgálatára alkalmazott módszerek a vizelettel ürülő összes fehérjét kimutatják.
A proteinuria szűrővizsgálatára régebben főleg teszt- csíkot használtunk. A tesztcsíkok elsősorban az albu-
mint mutatják ki. A vizeletminta pH-ja és koncentrált- sága, valamint egyes gyógyszerek interakciója jelentősen befolyásolják az eredményt. Ezért jelenleg nincs egysé- ges álláspont arra vonatkozóan, hogy a tesztcsíkok alkal- masak-e a CKD-ra nagyfokban hajlamos, tünetmentes egyének szűrővizsgálatára CKD megállapítása céljából.
A proteinuria és az albuminuria vizsgálatának az
„arany standardja” a 24 órán át gyűjtött vizelettel ürített összfehérje, illetve albumin meghatározása lenne. A 24 órás pontos vizeletgyűjtés azonban ambuláns körül- mények között nehezen kivitelezhető.
A fentiek miatt ma már világszerte elterjedt és újab- ban hazánkban is javasolt, hogy frissen ürített, úgyne- vezett random vizeletben vagy a reggeli első vizeletben mérjük meg a fehérje és/vagy az albumin és a kreatinin mennyiségét és a protein/kreatinin hányadossal (PCR), albumin/kreatinin hányadossal (ACR) adjuk meg a proteinuria és az albuminuria fokát. A proteinuria és az albuminuria vizsgálatának módszereit, illetve a fehérje és az albumin mennyiségének alapján felállított osztályo- zást, benne az eddig is használt elnevezésekkel, a 3. táb- lázatban foglaltuk össze.
A nemzetközi irányelvek nem egységesek abban a tekintetben, hogy mikor kell az összfehérje mennyisé- gét és mikor kell az albumin mennyiségét mérni a vi- zeletben [3, 4, 40]. A kóros proteinuria glomerularis és tubulointerstitialis betegségekben egyaránt előfordul- hat. A microalbuminuria pedig a glomerularis vascularis endothelium károsodása mellett korai generalizált vas- cularis endothelkárosodást is jelenthet.
A vesék megbetegedésének a kimutatására és szük- ség szerint követésére a következő állapotokban javasol- ható:
a) Az albuminuria (ACR) mérése
– A diabeteses nephropathia korai szakának (mic- roalbuminuria) a gyanúja esetén, illetve a microal- buminuria tényének a megerősítésére és követé- sére.
– A diabetes mellett egyéb nagy szív- és érrendszeri kockázati tényezőkkel (elsősorban hypertoniás, obes és dohányosok) rendelkező egyénekben, illet- ve már kialakult szív- és érrendszeri betegségek- ben.
– A nem proteinuriás CKD-ban szenvedő betegek- ben a vesebetegség progressziójának és a cardio- vascularis kockázatnak a megítélésére.
b) Az összfehérje (PCR) mérése
– CKD-ra utaló tünetek jelentkezésekor (például haematuria, oedema, csökkent vesefunkció).
– Szisztémás autoimmun betegségekben (például SLE, vasculitisek).
– Vesekárosító gyógyszerek alkalmazásakor.
– A kimutatott proteinuria megerősítésére és köve- tésére.
További részleteket illetően lásd [18] és a Magyar Nephrologiai Társaság szakmai irányelveit [35, 36].
B) A funkcionális vesekárosodás vizsgálata A GFR jelentősége, számítási lehetőségei
A GFR-t jelenleg a vesefunkció legjobb, a glomerularis mellett a tubularis károsodást is tükröző markerének tartjuk. Az eredeti GFR-meghatározások (izotópclear- ance-vizsgálatok, kreatininclearance négyórás és 24 órás vizeletgyűjtésből) szűrővizsgálatra alkalmatlanok.
A szérumkreatinin- (Scr-) szint csak hozzávetőlege- sen mutatja a vesefunkciót, mert értékét számos té- nyező, elsősorban a kreatinin képződése és kiválasztása, valamint az egyén izomtömege jelentősen befolyásol- ja. Széles normáltartománya miatt közel 50%-os GFR- csökkenés szükséges ahhoz, hogy a Scr értéke megha- ladja a referenciatartomány felső értékét. Tehát a Scr értéke önmagában főleg a vesekárosodás kezdeti stá- diumainak a megállapítására alkalmatlan [34].
Jelenleg világszerte a különböző GFR-becslési módsze- reket használják szűrővizsgálatok céljából. A Cockroft–
Gault-képlet helyett az elmúlt években az MDRD (Mo- difi cation of Diet in Renal Disease) tanulmányban kidol- gozott képlet használata terjedt el [41, 42]. Közel egy éve a hazai laboratóriumok is (többnyire kérés nélkül) megadják az ezzel a képlettel számolt GFR értékét min- den Scr-vizsgálati kérelem esetén. Az ezzel a módszerrel mért GFR értéke azonban 60 ml/min/1,73 m2 felett kevéssé pontos, ezért számszerű értéket csak 60 alatti GFR esetén ad meg a laboratórium, a többi esetben pe- dig >60 ml/min/1,73 m2 szerepel az eredmény mellett.
Így a vesekárosodás kezdeti stádiumának megállapítá- sára ez a képlet nem alkalmas. Egy újonnan világszerte bevezetett képlet, a CKD-EPI formula már alkalmas a 60 feletti GFR számszerű meghatározására is [43, 44].
Ennek a módszernek az elterjedése a közeljövőben vár- ható hazánkban is. Jelenleg azoknak a CKD-ban szen- vedő betegeknek a vesefunkcióját, akiknek csak kissé be- szűkült vagy normális a GFR-je, a Magyar Nephrologiai Társaság honlapján, illetve a világhálón számos helyen fellelhető CKD-EPI-GFR kalkulátor segítségével tud- juk kiszámolni. A képlet alkalmazásához csak a beteg ko- rát, nemét, faji hovatartozását és a szérumkreatinin ér- tékét kell ismerni.
Itt szeretnénk felhívni a fi gyelmet arra, hogy a több- féle módszer egyidejű használata miatt mindig meg kell tudni, hogy a laboratórium az adott GFR-érték kiszámí- tásánál melyik módszert, képletet használta, és az adott laboratóriumban a használt képletnek mennyi a normál- tartománya.
Izomvesztéssel járó állapotokban (például végtag-am- putáció vagy paresis után) és súlyos malnutritióban az eGFR helyett cystatin C meghatározása ajánlható a vese- funkció megítélésére.
A GFR-meghatározások további részletei és korlátai, az egyes képletek alkalmazhatósága megtalálhatók az Orvosi Hetilap egy korábbi számában, Mátyus és mtsai közleményében [34] és a Magyar Nephrologiai Társa- ság szakmai irányelvében [35].
Összefoglalva: A CKD-ban szenvedő betegek számá- nak járványszerű növekedése komoly kihívás elé állítja az egészségügy számos területét. Elsődleges cél a rizikó- tényezővel rendelkező betegek korai kiszűrése. A ki- szűrt betegeket gondozásba kell venni. A rizikótényezők egyidejű, rendszeres nyomon követésével és kezelésével a CKD progressziója mellett a cardiovascularis betegsé- gek kialakulása is csökkenthető. Mindez hatékonyan csak csapatmunkával valósítható meg, kiemelt fontosságú a nefrológusok, háziorvosok, diabetológusok, kardiológu- sok és dietetikusok szoros együttműködése.
Köszönetnyilvánítás
A közlemény megírását a TÁMOP-4.2.2. B program támogatta, ame- lyért a szerző ezúton is köszönetét fejezi ki.
Irodalom
[1] Mátyus, J., Nagy, J., Kiss, I., et al.: Cardiovascular risk is increased in all stage of chronic kidney disease, depending on decreased renal function and level of metabolism. [A cardiovascularis koc- kázat az idült vesebetegség minden stádiumában fokozott, a ve- sefunkció romlásától és a fehérjevizelés mértékétől függően.]
Metabolizmus, 2012, 10 (Suppl. A), 53–56. [Hungarian]
[2] Nagy, J., Késői, I., Kovács, T., et al.: Early diagnosis and effective follow-up of adult patients with chronic renal disease. [A fel- nőttkori krónikus vesebetegségek korai felismerése és hatékony gondozása]. Hippocrates, 2005, 7, 178–181. [Hungarian]
[3] National Kidney Foundation: KDOQI clinical practice guide- lines for chronic kidney disaese: evaluation, classifi cation, and stratifi cation. Am. J. Kidney Dis., 2002, 39 (2 Suppl. 1), S1–S266.
[4] Levey, A. S., de Jong, P. E., Coresh, J., et al.: The defi nition, clas- sifi cation, and prognosis of chronic kidney disease: a KDIGO Controversies Conference report. Kidney Int., 2011, 80, 17–28.
[5] 4th Hungarian Cardiovascular Consensus Conference recom- mendations for coronary artery origin, cerebral and peripheral vascular risk estimation, the prevention and treatment. [A IV.
Magyar Kardiovaszkuláris Konszenzus Konferencia ajánlása a koszorúér-eredetű, agyi és perifériás érbetegségek kockázatának becslésére, megelőzésére és kezelésére]. Metabolizmus, 2010, 8, 1–94. [Hungarian]
[6] Levey, A. S., Atkins, R., Coresh, J., et al.: Chronic kidney disease as a global public health problem: approaches and initiatives a position statement from Kidney Disease Improving Global Out- comes. Kidney Int., 2007, 72, 247–259.
[7] Wen, C. P., Cheng, T. Y., Tsai, M. K., et al.: All-cause mortality attributable to chronic kidney disaese: a prospective cohort study based on 462 293 adults in Taiwan. Lancet, 2008, 371, 2173–2182.
[8] Chadban, S. J., Briganti, E. M., Kerr, P. G., et al.: Prevalence of kidney damage in Australian adults: the AusDiab kidney study.
J. Am. Soc. Nephrol., 2003, 14 (7 Suppl 2), S131–S138.
[9] Hallan, S. I., Coresh, J., Astor, B. C., et al.: International com- parison of the relationship of chronic kidney disease prevalence and ESRD risk. J. Am. Soc. Nephrol., 2006, 17, 2275–2284.
[10] Coresh, J., Selvin, E., Stevens, L. A., et al.: Prevalence of chronic kidney disease in the United States. JAMA, 2007, 298, 2038–
2047.
[11] Kiss, I.: Risk and therapeutic target values in hypertension: blood pressure, microalbuminuria, glomerular fi ltration rate. [Kocká- zat és célértékek hypertoniabetegségben: microalbuminuria, glomerulusfi ltrációs ráta.] Hypertonia és Nephrologia, 2008, 12, 3–6. [Hungarian]
[12] Kiss, I.: Epidemiology and risk of chronic renal insuffi ciency in Hungary. [A krónikus veseelégtelenség epidemiológiája és rizikója Magyarországon.] Háziorvos Továbbképző Szemle, 2005, 10, 163–165. [Hungarian]
[13] Ronco, C., McCollough, P., Anker, S. D., et al.: Cardio-renal syn- dromes: report from the consensus conference of the Acute Dialysis Quality Initiative. Eur. Heart. J., 2010, 31, 703–711.
[14] El Nahas, M.: Cardio-kidney-damage: a unifying concept. Kid- ney Int., 2010, 78, 14–18.
[15] Levey, A. S., Coresh, J.: Chronic kidney disease. Lancet, 2012, 379, 165–180.
[16] Eckardt, K. U., Berns, J. S., Rocco, M. V., et al.: Defi nition and classifi cation of CKD: The debate should be about patient prog- nosis – a position statement from KDOQI and KDIGO. Am. J.
Kidney Dis., 2009, 53, 915–920.
[17] Fehér, E., Battyányi, I., Wittmann, I., et al.: The signifi cance of ultrasound examinations in adult internal medical renal diseases.
[A felnőttkori belgyógyászati vesebetegségek ultrahangvizsgála- tának jelentősége.] Hypertonia és Nephrologia, 2007, 11, 175–
180. [Hungarian]
[18] V. Oláh, A., Mátyus, J., Sárkány, E., et al.: New trends in the laboratory diagnostics of proteinuria and albuminuria. [Új irányzatok a proteinuria és albuminuria laboratóriumi diagnosz- tikájában.] Orv. Hetil., 2010, 151, 864–869. [Hungarian]
[19] Silva, F. G.: The aging kidney: a review – part I. Int. Urol. Neph- rol., 2005, 37, 185–205.
[20] Silva, F. G.: The aging kidney: a review – part II. Int. Urol.
Nephrol., 2005, 37, 419–432.
[21] Weinstein, J. R., Anderson, S.: The aging kidney: physiological changes. Adv. Chronic Kidney Dis., 2010, 17, 302–307.
[22] US Renal Data System. URSDS 2009 Annual Data Report: Atlas of chronic kidney disease and end-stage renal disease in the United States. National Institutes of Health, National Institute of Diabetes and Digestive and Kidney Diseases, Bethesda, MD, 2009.
[23] Remuzzi, G., Benigni, A., Remuzzi, A.: Mechanisms of progres- sion and regression of renal lesions of chronic nephropathies and diabetes. J. Clin. Invest., 2006, 116, 288–296.
[24] Hemmelgarn, B. R., Manns, B. J., Lloyd, A., et al.: Relation be- tween kidney function, proteinuria, and adverse outcomes.
JAMA, 2010, 303, 423–429.
[25] Matsushita, K., van der Velde, M., Astor, B. C., et al.: Association of estimated glomerular fi ltration rate and albuminuria with all- cause and cardiovascular mortality in general population co- horts: a collaborative meta-analysis. Lancet, 2010, 375, 2073–
2081.
[26] Van der Velde, M., Matsushita, K., Coresh, J.: Lower estimated glomerular fi ltration rate and higher albuminuria are associated with all-cause and cardiovascular mortality. A collaborative meta- analysis of high-risk population cohorts. Kidney Int., 2011, 79, 1341–1352.
[27] Astor, B. C., Matsushita, K., Gansevoort, R. T., et al.: Lower esti- mated glomerular fi ltration rate and higher albuminuria are as- sociated with mortality and end-stage renal disease. A collabora- tive meta-analysis of kidney disease population cohorts. Kidney Int., 2011, 79, 1331–1340.
[28] James, M. T., Hemmelgarn, B. R., Tonelli, M.: Early recognition and prevention of chronic kidney disease. Lancet, 2010, 375, 1296–1309.
[29] Chronic kidney disease (CKD) management in general practice.
Kidney Health Australia, Melbourne, 2007.
[30] National Institute for Health and Clinical Excellence: Chronic kidney disease. Early identifi cation and management in adults in primary and secondary care. 2008. www.nice.org.uk.
[31] Scottish Intercollegiate Guidelines Network: Diagnosis and man- agement of chronic kidney disease. 2008. www.sing. ac.uk.
[32] Levin, A., Hemmelgarn, B., Culleton, B., et al.: Guidelines for the management of chronic kidney disease. CMAJ, 2008, 179, 1154–1162.
[33] National Collaborating Centre for Chronic Conditions: Chronic kidney disease: national clinical guidelines for early identifi ca- tion and management in adults in primary and secondary care.
Royal College of Physicians, London, 2008.
[34] Mátyus, J., V. Oláh, A., Ujhelyi, L., et al.: The epidemic of chron- ic kidney disease requires the estimation of glomerular fi ltra- tion rate. [Az idült vesebetegség epidémiája szükségessé teszi a glomerulus fi ltrációs ráta számítását.] Orv. Hetil., 2008, 149, 77–82. [Hungarian]
[35] V. Oláh, A., Kappelmayer, J., Nagy, J., et al.: Recommendation for laboratory professionals for the analysis of estimated GFR, albuminuria and proteinuria. 2012. [Ajánlás a számított GFR és az albuminuria, proteinuria vizsgálatára laboratóriumi szakem- berek számára. 2012.] www.nephrologia.hu [Hungarian]
[36] Mátyus, J., V. Oláh, A., Nagy, J., et al.: Recommendation for screening and analysis of albuminuria, proteinuria and hematuria in everyday practice of family doctors and physicians. 2012.
[Ajánlás az albuminuria, proteinuria, haematuria szűrésére és vizsgálatára a háziorvosi és belgyógyászati mindennapi gyakorla- tban. 2012.] www.nephrologia.hu [Hungarian]
[37] Deák, Gy., Szalai, L., Pató, É., et al.: Tasks of medical care in chronic kidney disease. [Gondozási feladatok idült veseelégte- lenségben.] Magyar Családorvosok Lapja, 2011, 7, 3–8. [Hun- garian]
[38] Deák, Gy., Szalai, L., Pató, É., et al.: Tasks of medical care in chronic kidney disease. Part 2. [Gondozási feladatok idült ves- eelégtelenségben. 2. rész.] Magyar Családorvosok Lapja, 2011, 8, 20–23. [Hungarian]
[39] Brown, C., Haddad, N., Hebert, L. A.: Reterding progression of kidney disease. In: Comprehensive Clinical Nephrology. Eds.:
Floege, J., Feehally, J., Johnson, R. J. Elsevier, St. Louis, 2010, 919–926.
[40] V. Oláh, A., Fodor, B., Mátyus, J.: Current questions on proteinu- ria and albuminuria. J. Clin. Metab. Diab., 2012, 3, 26–32.
[41] Rule, A. D., Larson, T. S., Bergstralh, E. J., et al.: Using serum creatinine to estimate glomerular fi ltration rate: Accuracy in good health and in chronic kidney disease. Ann. Intern. Med., 2004, 141, 929–937.
[42] Poggio, E. D., Wang, X., Greene, T., et al.: Performance of modi- fi cation of diet in renal disease and Cockroft-Gault equations in estimation of GFR in health and in chronic kidney disease. J.
Am. Soc. Nephrol., 2005, 16, 459–466.
[43] Levey, A. S., Stevens, L. A., Schmid, C. H.: A new equation to estimate glomerular fi ltration rate. Ann. Intern. Med., 2009, 150, 604–612.
[44] Florkowsky, C. M., Chew-Harris, J. S. C.: Methods of estimating GFR – different equations including CKD-EPI. Clin. Biochem.
Rev., 2011, 32, 75–79.
(Nagy Judit dr., Pécs, Pacsirta u.1., 7624 e-mail: judit.nagy@aok.pte.hu)
FELHÍVÁS
Fiatalok Fóruma
Helyszín: Budapest, Kőbányai Szabadidő Központ (KÖSZI), Budapest, X., Előd u 1.
Időpont: 2013. május. 24.
Az Orvosi Rehabilitáció és Fizikális Medicina Magyarországi Társasága 2013-ban is megrendezi a Fiatalok Fórumát.
Az eseményre 35 év alatti, a rehabilitációt érintő bármely szakterületen dolgozó fi atal előadását várjuk. A legjobb előadásokat 3 tagú zsűri javaslata alapján jutalmazzuk.
Az előadások maximum 7 percesek lehetnek. Az előadáshoz számítógépes kivetítőt igénybe lehet venni.
A jelentkezéskor kérjük elküldeni az előadás címét, az előadók nevét, korát, munkahelyét, a postai és elektronikus levelezési címét, és az előadás absztraktját.
Cím: Dr. Vén Ildikó – OORI, 1528 Budapest, Szanatórium u. 19.
Telefon: (06-1) 391-1900 és (06-20) 327-7426 E-mail: i.ven@rehabint.hu és fi fo@rehab.hu
Jelentkezési határidő: 2013. április 15.
Az ebéd ára: 800 Ft/fő. – Az ebéden felüli ellátás: üdítő, pogácsa, szendvicsek.
Ebédigény bejelentése: Dr. Lippai Zoltán, e-mail: gizella@bajcsy.hu
![1. táblázat A krónikus vesebetegség fogalma, stádiumai és az egyes stádiumok gyakorisága [4]](https://thumb-eu.123doks.com/thumbv2/9dokorg/1145432.81952/3.892.83.811.206.364/táblázat-krónikus-vesebetegség-fogalma-stádiumai-stádiumok-gyakorisága.webp)
![2. táblázat A CKD prognózisa (a veseelégtelenség, az összes halálozás és a cardiovascularis betegségek kialakulásának a valószínűsége) az új kombinált GFR- GFR-albuminuria/proteinuria stádiumbeosztás alapján [1, 2, 8, kisebb módosításokkal]](https://thumb-eu.123doks.com/thumbv2/9dokorg/1145432.81952/4.892.74.824.149.443/prognózisa-veseelégtelenség-halálozás-cardiovascularis-kialakulásának-valószínűsége-stádiumbeosztás-módosításokkal.webp)
![2. ábra A krónikus vesebetegségek kialakulásának, progressziójának és szövődményeinek folyamata a lehetséges cselekvési stratégiával [15]](https://thumb-eu.123doks.com/thumbv2/9dokorg/1145432.81952/5.892.82.754.109.424/krónikus-vesebetegségek-kialakulásának-progressziójának-szövődményeinek-lehetséges-cselekvési-stratégiával.webp)
![3. táblázat A proteinuria és az albuminuria vizsgálómódszerei, osztályozása [8, kisebb módosításokkal]](https://thumb-eu.123doks.com/thumbv2/9dokorg/1145432.81952/6.892.79.823.136.385/táblázat-proteinuria-albuminuria-vizsgálómódszerei-osztályozása-kisebb-módosításokkal.webp)